Новости
Режим дня ребенка
Основным условием для спокойного уравновешенного состояния нервной системы ребенка и нормального развития всего детского организма является правильная организация его жизни с момента рождения, иначе говоря, установление для ребенка определенного
05.06.13
Уход за недоношенными детьми
Недоношенными называют детей, родившихся до истечения 40-недельного срока беременности, имеющих вес от 1000 до 2500 г и рост от 35 до 45—47 см. Причинами преждевременного рождения ребенка чаще всего бывают заболевания матери, физические и
04.06.13
Водные процедуры
16.12.12 | Раздел: Заболевания детей
 Дети в возрасте от 2 до 3 лет могут принимать солнечную (ванну в сидячем положении или играя. Проводят солнечные ванны через 1 — 2 часа после еды, но не натощак. Начинать надо с одной минуты, поворачивая ребенка то на живот, то на спину; постепенно увеличивают процедуру до 25—30 минут. После солнечной ванны надо ребенку побыть в тени, а затем облить его из лейки или под душем водой температуры 28—30°. Водные процедуры — влажные обтирания, обливания, души, купание — при систематическом и правильном применении укрепляют нервную систему и закаливают детский организм. Для обтирания можно по разрешению врача употреблять воду с примесью раздражающих веществ — соли или водки — из расчета 2 чайные ложки соли или 2 чайные ложки водки на один стакан воды. Обтирают сначала верхние и нижние конечности, затем грудь, живот, потом спину и ягодицы. Каждую часть тела после процедуры вытирают досуха до легкого покраснения кожи. Обтирание можно начинать с 6—8-месячного возраста. Детям старше года делают обливание и души, причем температура воды должна быть вначале 34—33° и лишь постепенно ее снижают до 28°. Купание в реке и море детей до 2 лет не рекомендуется. При проведении мер по закаливанию организма ребенка необходимо соблюдать следующие основные условия: проводимые процедуры — ванна, обтирание, обливание — не должны вызывать у ребенка плача или беспокойства; после процедуры у ребенка должно быть хорошее бодрое настроение; снижать температуру при водных процедурах и удлинять их продолжительность надо постепенно, очень осторожно; необходимо внимательно следить за влиянием этих процедур на нервную систему (возбудимость, сон); при правильном питании вес должен нарастать. Закаливающие процедуры противопоказаны при острых заболеваниях, склонности к потере в весе, повышении температуры. Помимо широкого использования солнца, воздуха и воды для укрепления здоровья большое значение имеют физические упражнения в виде гимнастики и массажа, которые можно начинать у ребенка с 2-месячного возраста по специально разработанной системе.
Дети в возрасте от 2 до 3 лет могут принимать солнечную (ванну в сидячем положении или играя. Проводят солнечные ванны через 1 — 2 часа после еды, но не натощак. Начинать надо с одной минуты, поворачивая ребенка то на живот, то на спину; постепенно увеличивают процедуру до 25—30 минут. После солнечной ванны надо ребенку побыть в тени, а затем облить его из лейки или под душем водой температуры 28—30°. Водные процедуры — влажные обтирания, обливания, души, купание — при систематическом и правильном применении укрепляют нервную систему и закаливают детский организм. Для обтирания можно по разрешению врача употреблять воду с примесью раздражающих веществ — соли или водки — из расчета 2 чайные ложки соли или 2 чайные ложки водки на один стакан воды. Обтирают сначала верхние и нижние конечности, затем грудь, живот, потом спину и ягодицы. Каждую часть тела после процедуры вытирают досуха до легкого покраснения кожи. Обтирание можно начинать с 6—8-месячного возраста. Детям старше года делают обливание и души, причем температура воды должна быть вначале 34—33° и лишь постепенно ее снижают до 28°. Купание в реке и море детей до 2 лет не рекомендуется. При проведении мер по закаливанию организма ребенка необходимо соблюдать следующие основные условия: проводимые процедуры — ванна, обтирание, обливание — не должны вызывать у ребенка плача или беспокойства; после процедуры у ребенка должно быть хорошее бодрое настроение; снижать температуру при водных процедурах и удлинять их продолжительность надо постепенно, очень осторожно; необходимо внимательно следить за влиянием этих процедур на нервную систему (возбудимость, сон); при правильном питании вес должен нарастать. Закаливающие процедуры противопоказаны при острых заболеваниях, склонности к потере в весе, повышении температуры. Помимо широкого использования солнца, воздуха и воды для укрепления здоровья большое значение имеют физические упражнения в виде гимнастики и массажа, которые можно начинать у ребенка с 2-месячного возраста по специально разработанной системе.Новая методика раннего обнаружения турбекулеза
16.12.12 | Раздел: Заболевания детей
 Традиционный способ выявления туберкулеза – это рентген, доступен не для всех, детям до 15 лет и беременным женщинам запрещено его проходить, но британские ученые предлагают совершенно новый и безопасный вид диагностики, доступный даже детям.
Для раннего выявления туберкулеза британские ученые предлагают новый способ выявления туберкулеза, это вызвано большим потоком мигрантов в Великобританию. Традиционный способ рентген не всегда показывает истинную картину легких, подчеркнули медики из Британии.
Как всем известно, рентген легких показывает только уже прогрессирующую болезнь, очень редко болезнь выявляется на ранних стадиях, таким образом, лечение становится сложнее.
Британские ученые представили новый способ выявления болезни, это специальный анализ крови, показывающий только зарождающуюся инфекцию. Ученые заявляют, что новая методика прошла множественные исследования и испытания и безопасна.
Все необходимое медицинское оборудование, использованное в испытаниях надежно и безопасно уверяют ученые Британии. Здравоохранение в Британии серьезно обеспокоено резко возросшим уровнем заболеванием туберкулеза, он поражает легкие больного и является инфекционной болезнью, передается воздушно капельным путем.
Традиционный способ выявления туберкулеза – это рентген, доступен не для всех, детям до 15 лет и беременным женщинам запрещено его проходить, но британские ученые предлагают совершенно новый и безопасный вид диагностики, доступный даже детям.
Для раннего выявления туберкулеза британские ученые предлагают новый способ выявления туберкулеза, это вызвано большим потоком мигрантов в Великобританию. Традиционный способ рентген не всегда показывает истинную картину легких, подчеркнули медики из Британии.
Как всем известно, рентген легких показывает только уже прогрессирующую болезнь, очень редко болезнь выявляется на ранних стадиях, таким образом, лечение становится сложнее.
Британские ученые представили новый способ выявления болезни, это специальный анализ крови, показывающий только зарождающуюся инфекцию. Ученые заявляют, что новая методика прошла множественные исследования и испытания и безопасна.
Все необходимое медицинское оборудование, использованное в испытаниях надежно и безопасно уверяют ученые Британии. Здравоохранение в Британии серьезно обеспокоено резко возросшим уровнем заболеванием туберкулеза, он поражает легкие больного и является инфекционной болезнью, передается воздушно капельным путем.Первые зубы у ребенка
14.12.12 | Раздел: Заболевания детей
 Для любой мамочки появление у любимого чада зубок – радость, смешанная с чувством облегчения: «Ну, наконец-то!» Вопреки общепринятой статистике о том, что зубы появляются у младенцев лишь на 5-6 месяце, практика доказывает, что современные малыши обзаводятся зубками уже к 4 месяцам.
А мамочки, внимая все той же статистике, недоумевают над поведением малыша.
Чем сопровождается появление первых зубов у ребенка?
До этого относительно спокойный малыш в возрасте трех месяцев вдруг начинает проявлять беспокойство. Беспричинные слезы, отсутствие аппетита или наоборот его резкое повышение, когда малыш ежеминутно хватает источник питания (будь то мамина грудь или бутылочка), то со злостью отталкивает его. Находясь в детской коляске ребенок также может проявлять беспокойство. Здесь главное выбрать ему качественную и надежную коляску, которая гарантировала бы удобство и комфорт не только малышу, но и маме. Благо, сегодня выбор детской коляске велик и может соответствовать любому вкусу.
Все это сопровождается обильным слюноотделением (как же без этого?!), а иногда и расстройством стула. Поведение ночью тоже оставляет желать лучшего: спит тревожно, мечется по подушке, мотает головой из стороны в сторону, вскрикивает… Обеспокоенные родители бегут к врачам, которые, мило улыбаясь, разводят руками со словами: «А что вы хотели? Это нормально, к году все пройдет!»
Для любой мамочки появление у любимого чада зубок – радость, смешанная с чувством облегчения: «Ну, наконец-то!» Вопреки общепринятой статистике о том, что зубы появляются у младенцев лишь на 5-6 месяце, практика доказывает, что современные малыши обзаводятся зубками уже к 4 месяцам.
А мамочки, внимая все той же статистике, недоумевают над поведением малыша.
Чем сопровождается появление первых зубов у ребенка?
До этого относительно спокойный малыш в возрасте трех месяцев вдруг начинает проявлять беспокойство. Беспричинные слезы, отсутствие аппетита или наоборот его резкое повышение, когда малыш ежеминутно хватает источник питания (будь то мамина грудь или бутылочка), то со злостью отталкивает его. Находясь в детской коляске ребенок также может проявлять беспокойство. Здесь главное выбрать ему качественную и надежную коляску, которая гарантировала бы удобство и комфорт не только малышу, но и маме. Благо, сегодня выбор детской коляске велик и может соответствовать любому вкусу.
Все это сопровождается обильным слюноотделением (как же без этого?!), а иногда и расстройством стула. Поведение ночью тоже оставляет желать лучшего: спит тревожно, мечется по подушке, мотает головой из стороны в сторону, вскрикивает… Обеспокоенные родители бегут к врачам, которые, мило улыбаясь, разводят руками со словами: «А что вы хотели? Это нормально, к году все пройдет!»
 Первые зубы у ребенка
Описанное поведение у ребенка продолжается не день и не два, может затянуться на 3-4 недели, а то и до 1,5 месяцев. И только тогда появляются первые видимые признаки: припухшие десна. Измученные родители облегченно вздыхают – многое становится понятным. Можно смело доставать с полки обезболивающие гели (до этого они не имели никакого воздействия) и намазывать опухшие места. Скоро появится он – первенец! Зуб, который так долго ждали. Как только он проклюнулся – малыш и родители могут передохнуть…до следующих. Но к этому вы уже будете готовы, а через несколько лет останется лишь приятное воспоминания от обнаружения первого зубика!
Первые зубы у ребенка
Описанное поведение у ребенка продолжается не день и не два, может затянуться на 3-4 недели, а то и до 1,5 месяцев. И только тогда появляются первые видимые признаки: припухшие десна. Измученные родители облегченно вздыхают – многое становится понятным. Можно смело доставать с полки обезболивающие гели (до этого они не имели никакого воздействия) и намазывать опухшие места. Скоро появится он – первенец! Зуб, который так долго ждали. Как только он проклюнулся – малыш и родители могут передохнуть…до следующих. Но к этому вы уже будете готовы, а через несколько лет останется лишь приятное воспоминания от обнаружения первого зубика!Саркоидоз легких у детей
12.12.12 | Раздел: Заболевания детей
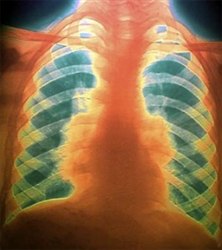 Саркоидоз легких у детей чаще всего возникает в возрасте девяти или двенадцати лет. Существует три стадии развития этого заболевания.
Стадии саркоидоза легких:
При первой стадии, наблюдается легкое недомогание, кашель, воспаление лимфатических узлов или же течение заболевания, проходит без видимых симптомов и выявить его можно только с помощью врача и обследования.
Вторая стадия называется медиастиально-легочной и при ней происходит образование очагов воспаления в легких, появляется одышка и кашель, хрипы и мокроты. Во время третьей стадии к выше перечисленным симптомам, добавляется значительное повышение температуры, легочные хрипы, сильная одышка и затрудненное дыхание.
Провести диагностику саркоидоза легких, можно с помощью биопсии, внутрикожной пробы, рентгена. лечение этого заболевания на первой и второй стадии, проходит довольно быстро и всегда ребенок полностью излечивается, а вот последняя стадия, предполагает довольно длительное и трудное лечение. Поэтому, если вы начали замечать выше перечисленные симптомы, вам следует сразу обращаться к врачу и пройти обследование.
У взрослых людей саркоидоз легких может пройти и сам, если вы будете принимать витаминные комплексы и проводить профилактику простудных заболеваний, чтобы выводить мокроты из легких и предотвращать поражения внутренних органах.
Саркоидоз легких у детей чаще всего возникает в возрасте девяти или двенадцати лет. Существует три стадии развития этого заболевания.
Стадии саркоидоза легких:
При первой стадии, наблюдается легкое недомогание, кашель, воспаление лимфатических узлов или же течение заболевания, проходит без видимых симптомов и выявить его можно только с помощью врача и обследования.
Вторая стадия называется медиастиально-легочной и при ней происходит образование очагов воспаления в легких, появляется одышка и кашель, хрипы и мокроты. Во время третьей стадии к выше перечисленным симптомам, добавляется значительное повышение температуры, легочные хрипы, сильная одышка и затрудненное дыхание.
Провести диагностику саркоидоза легких, можно с помощью биопсии, внутрикожной пробы, рентгена. лечение этого заболевания на первой и второй стадии, проходит довольно быстро и всегда ребенок полностью излечивается, а вот последняя стадия, предполагает довольно длительное и трудное лечение. Поэтому, если вы начали замечать выше перечисленные симптомы, вам следует сразу обращаться к врачу и пройти обследование.
У взрослых людей саркоидоз легких может пройти и сам, если вы будете принимать витаминные комплексы и проводить профилактику простудных заболеваний, чтобы выводить мокроты из легких и предотвращать поражения внутренних органах.
 Саркоидоз легких у детей
Лечение саркоидоза легких:
Саркоидоз легких лечение у детей проходит под наблюдением врача фтизиатра, который и назначит вашему ребенку курс лечения. Для профилактики этого заболевания вам следует закалять детей, приучите его делать зарядку, которая будет укреплять его физическое состояние, следите за кругом общения вашего ребенка, чтобы он не заразился каким-нибудь легочным заболеванием, укрепляйте его иммунитет, включите в рацион питания больше фруктов и овощей, отправляйтесь отдыхать на морское побережье и в горы.
Объясните детям, которые переболели саркоидозом легких, что в дальнейшем, им нельзя курить сигареты, так как их легкие очень слабые и есть вероятность заполучить более серьезную и плохую болезнь. Так же не следует соприкасаться и вдыхать различные химические соединения, которые в большом количестве содержаться в средствах для поддержания чистоты в квартире.
Саркоидоз легких у детей
Лечение саркоидоза легких:
Саркоидоз легких лечение у детей проходит под наблюдением врача фтизиатра, который и назначит вашему ребенку курс лечения. Для профилактики этого заболевания вам следует закалять детей, приучите его делать зарядку, которая будет укреплять его физическое состояние, следите за кругом общения вашего ребенка, чтобы он не заразился каким-нибудь легочным заболеванием, укрепляйте его иммунитет, включите в рацион питания больше фруктов и овощей, отправляйтесь отдыхать на морское побережье и в горы.
Объясните детям, которые переболели саркоидозом легких, что в дальнейшем, им нельзя курить сигареты, так как их легкие очень слабые и есть вероятность заполучить более серьезную и плохую болезнь. Так же не следует соприкасаться и вдыхать различные химические соединения, которые в большом количестве содержаться в средствах для поддержания чистоты в квартире.Бронхиолит у детей
09.12.12 | Раздел: Заболевания детей
 Этим воспалением тончайших ветвей бронхов -бронхиол - болеют в основном дети в возрасте до трех лет, причем чаще всего груднички. Бронхиолит, обычно наступающий после простуды, представляет собой серьезное заболевание, поскольку при бронхиолах, забитых слизью, затруднен кислородный обмен в легких. Бронхиолит может перейти в воспаление легких. Его возбудителями почти во всех случаях являются вирусы.
Этим воспалением тончайших ветвей бронхов -бронхиол - болеют в основном дети в возрасте до трех лет, причем чаще всего груднички. Бронхиолит, обычно наступающий после простуды, представляет собой серьезное заболевание, поскольку при бронхиолах, забитых слизью, затруднен кислородный обмен в легких. Бронхиолит может перейти в воспаление легких. Его возбудителями почти во всех случаях являются вирусы. Состояние ребенка
Когда ребенок, казалось бы, уже почти справился с простудой, его состояние внезапно ухудшается. Резко повышается температура, дыхание затрудняется и становится быстрым и поверхностным, как будто ребенок сильно возбужден. При дыхании раздуваются ноздри, живот втягивается, возникает свистящий шум. Кожа вначале бледная, затем синеет. Пульс слабый, бьется лихорадочно. Недостаток кислорода может привести к обмороку.
Помощь родителей
Ребенка надо как можно скорее показать врачу или доставить в больницу. По дороге успокаивайте его словом и лаской: плач усугубляет удушье.
Помощь врача
В большинстве случаев заболевшие дети должны остаться в клинике для лечения или, ради предосторожности, для наблюдения. Благодаря кислородной терапии и медикаментам, противодействующим набуханию слизистой оболочки, состояние ребенка обычно быстро улучшается.
Длительность болезни
При условии своевременно оказанной помощи через 5-7 дней ребенок, не имеющий серьезных хронических заболеваний, будет совершенно здоров.
Состояние ребенка
Когда ребенок, казалось бы, уже почти справился с простудой, его состояние внезапно ухудшается. Резко повышается температура, дыхание затрудняется и становится быстрым и поверхностным, как будто ребенок сильно возбужден. При дыхании раздуваются ноздри, живот втягивается, возникает свистящий шум. Кожа вначале бледная, затем синеет. Пульс слабый, бьется лихорадочно. Недостаток кислорода может привести к обмороку.
Помощь родителей
Ребенка надо как можно скорее показать врачу или доставить в больницу. По дороге успокаивайте его словом и лаской: плач усугубляет удушье.
Помощь врача
В большинстве случаев заболевшие дети должны остаться в клинике для лечения или, ради предосторожности, для наблюдения. Благодаря кислородной терапии и медикаментам, противодействующим набуханию слизистой оболочки, состояние ребенка обычно быстро улучшается.
Длительность болезни
При условии своевременно оказанной помощи через 5-7 дней ребенок, не имеющий серьезных хронических заболеваний, будет совершенно здоров.Рефлекторные упражнения для детей
04.12.12 | Раздел: Заболевания детей
 На сайте вы найдете информацию о продаже лакокрасочных материалов. В ассортименте есть качественная краски фасадные, краски для металлов, эмали, красители, краска для дерева. Рефлекторные упражнения для разгибателей спины применяются преимущественно впервые 4 месяца жизни ребенка и в более позднем возрасте при сохранении рефлекса для укрепления соответствующих групп мышц, воздействия на окружающие ткани, а также в качестве общестимулирующего эффекта. Использование в наиболее распространенных рефлекторных упражнениях движений, преимущественно связанных с разгибанием, не исключает в некоторых случаях возможности построения упражнений. Вообще, принципиальное значение упражнений рефлекторного типа состоит в их влиянии на последующее развитие активных локомоций ребенка.
По-видимому, не случайно совпадение во времени исчезновения безусловных двигательных реакций, угасания их с возникновением в этот же отрезок времени активных движений, но более сложных по своей структуре и уровню регуляции. Все это позволяет считать вполне оправданным использование физических упражнений рефлекторного характера в качестве одного из средств лечебного воздействия на организм ребенка при задержке или извращении его нормального психомоторного развития при том или ином заболевании.
Широко используется в физическом воспитании здорового ребенка раннего возраста; он незаменим в лечебной физической культуре при заболеваниях ребенка. Различные приемы массажа используются не только изолированно, по тем или иным показаниям, но чаще в сочетании с другими средствами лечебной физкультуры, особенно с физическими упражнениями. В последнем случае эффективность сочетанного применения гимнастических упражнений и массажа резко возрастает.
На сайте вы найдете информацию о продаже лакокрасочных материалов. В ассортименте есть качественная краски фасадные, краски для металлов, эмали, красители, краска для дерева. Рефлекторные упражнения для разгибателей спины применяются преимущественно впервые 4 месяца жизни ребенка и в более позднем возрасте при сохранении рефлекса для укрепления соответствующих групп мышц, воздействия на окружающие ткани, а также в качестве общестимулирующего эффекта. Использование в наиболее распространенных рефлекторных упражнениях движений, преимущественно связанных с разгибанием, не исключает в некоторых случаях возможности построения упражнений. Вообще, принципиальное значение упражнений рефлекторного типа состоит в их влиянии на последующее развитие активных локомоций ребенка.
По-видимому, не случайно совпадение во времени исчезновения безусловных двигательных реакций, угасания их с возникновением в этот же отрезок времени активных движений, но более сложных по своей структуре и уровню регуляции. Все это позволяет считать вполне оправданным использование физических упражнений рефлекторного характера в качестве одного из средств лечебного воздействия на организм ребенка при задержке или извращении его нормального психомоторного развития при том или ином заболевании.
Широко используется в физическом воспитании здорового ребенка раннего возраста; он незаменим в лечебной физической культуре при заболеваниях ребенка. Различные приемы массажа используются не только изолированно, по тем или иным показаниям, но чаще в сочетании с другими средствами лечебной физкультуры, особенно с физическими упражнениями. В последнем случае эффективность сочетанного применения гимнастических упражнений и массажа резко возрастает.Расстройства сердечного ритма у детей
04.12.12 | Раздел: Заболевания детей
 Изменения в сердце могут проявляться расстройствами сердечного ритма, повышением или понижением артериального давления, нередко выраженным увеличением разных отделов сердца. Эти отклонения бывают в любом возрасте, но чаще встречаются в пубертатном периоде, т. е. в годы полового созревания. У детей в этом периоде выражены раздражительность, повышенная потливость, нарушение сна, похолодание конечностей, головные боли, потемнение в глазах при наклоне головы или вставании, сердцебиение, экстрасистолип. Все эти отклонения, как правило, преходящи, не оставляют каких-либо изменений. Иногда у детей 12—14 лет можно обнаружить повышение или понижение артериального давления. Отклонения в показателях артериального давления чаще всего выявляются случайно, однако при специальном расспросе врачи у таких детей могут установить отдельные жалобы, характерные для этого состояния. Повышение артериального давления на 15—20 миллиметров ртутного столба и более, притом только максимального давления, бывает у подростков нестойким, обычно проходит через 3— 4 дня после отдыха. Понижение же максимального давления на 10—20 миллиметров ниже возрастной нормы характерно не только для подросткового возраста. Скорее оно свидетельствует о наличии болезни.
Стойкое повышение и понижение показателей артериального давления может быть при гипертонической и гипотонической болезни, болезнях почек, нервной системы, эндокринных желез или врожденной аномалии развития отдельных органов и кровеносных сосудов. Появление функциональных изменений, граничащих между болезнью и состоянием практического здоровья детей, может наступить и после перенесенных инфекционных заболеваний, при наличии очагов инфекции, систематических нарушениях режима отдыха и сна, психоэмоциональных и физических, в том числе спортивных, перегрузках, курении, переедании, гипокинезии. Растущий организм нуждается в расходе накопленной энергии, физическом совершенствовании, выработке навыков саморегуляции психоэмоциональных и других жизненно важных реакций. Среди распространенных заболеваний сердечно-сосудистой системы детского возраста следует отметить ревматизм, миокардиты и врожденные пороки сердца.
Изменения в сердце могут проявляться расстройствами сердечного ритма, повышением или понижением артериального давления, нередко выраженным увеличением разных отделов сердца. Эти отклонения бывают в любом возрасте, но чаще встречаются в пубертатном периоде, т. е. в годы полового созревания. У детей в этом периоде выражены раздражительность, повышенная потливость, нарушение сна, похолодание конечностей, головные боли, потемнение в глазах при наклоне головы или вставании, сердцебиение, экстрасистолип. Все эти отклонения, как правило, преходящи, не оставляют каких-либо изменений. Иногда у детей 12—14 лет можно обнаружить повышение или понижение артериального давления. Отклонения в показателях артериального давления чаще всего выявляются случайно, однако при специальном расспросе врачи у таких детей могут установить отдельные жалобы, характерные для этого состояния. Повышение артериального давления на 15—20 миллиметров ртутного столба и более, притом только максимального давления, бывает у подростков нестойким, обычно проходит через 3— 4 дня после отдыха. Понижение же максимального давления на 10—20 миллиметров ниже возрастной нормы характерно не только для подросткового возраста. Скорее оно свидетельствует о наличии болезни.
Стойкое повышение и понижение показателей артериального давления может быть при гипертонической и гипотонической болезни, болезнях почек, нервной системы, эндокринных желез или врожденной аномалии развития отдельных органов и кровеносных сосудов. Появление функциональных изменений, граничащих между болезнью и состоянием практического здоровья детей, может наступить и после перенесенных инфекционных заболеваний, при наличии очагов инфекции, систематических нарушениях режима отдыха и сна, психоэмоциональных и физических, в том числе спортивных, перегрузках, курении, переедании, гипокинезии. Растущий организм нуждается в расходе накопленной энергии, физическом совершенствовании, выработке навыков саморегуляции психоэмоциональных и других жизненно важных реакций. Среди распространенных заболеваний сердечно-сосудистой системы детского возраста следует отметить ревматизм, миокардиты и врожденные пороки сердца.Авитаминоз у детей
01.12.12 | Раздел: Заболевания детей
 Авитаминозом называется отсутствие в организме какого-либо важного для жизни витамина. Однако в большинстве случаев у детей наблюдается не полное отсутствие витамина, а более или менее значительное снижение его в крови и органах, т. е. гиповитаминоз. Нередко одновременно снижается содержание в организме двух или нескольких витаминов. Такое состояние называется полигиповитаминозом. Причиной гиповитаминоза у ребенка может быть недостаточное введение витаминов с пищей при неправильном питании, а иногда плохое их использование организмом ребенка. Это наблюдается при некоторых желудочно-кишечных и инфекционных заболеваниях. Витамин А. При отсутствии или недостатке его в пище кожа становится сухой, шершавой, на ней и слизистых оболочках легко возникают воспалительные процессы И другие поражения, длительно не поддающиеся лечению.
Характерными симптомами являются заболевания глаз: воспаление краев век, образование язвочек на роговой оболочке, ослабление зрения в сумерки («куриная слепота»). Витамины группы В. Отсутствие витаминов этой группы вызывает в организме расстройства обмена, влекущие за собой задержку роста, а также заболевания нервной системы и кожи, нарушение двигательной функции пищеварительного тракта, понижение аппетита, иногда рвоту. При недостатке никотиновой кислоты возникают упорные поносы, не поддающиеся обычному лечению. При недостатке никотиновой кислоты и рибофлавина появляются характерные изменения языка: он делается ярко-красным, утолщенным, без сосочков. В углах рта образуются язвочки. Витамин С. Отсутствие витамина С в пище вызывает тяжелую болезнь—цингу.
При этом резко понижается сопротивляемость детского организма заболеваниям. Возникают точечные кровоизлияния на коже; стоматит, гингивит. При длительной недостаточности витамина С в пище наблюдается задержка нарастания веса и роста ребенка. Витамин О (противорахитический). Особенно важное значение этот витамин имеет для детей, так как его отсутствие нарушает отложение солей кальция и фосфора в костях, что тормозит процессы роста и нормального развития костной ткани. При недостатке витамина D у ребенка развивается рахит.
Авитаминозом называется отсутствие в организме какого-либо важного для жизни витамина. Однако в большинстве случаев у детей наблюдается не полное отсутствие витамина, а более или менее значительное снижение его в крови и органах, т. е. гиповитаминоз. Нередко одновременно снижается содержание в организме двух или нескольких витаминов. Такое состояние называется полигиповитаминозом. Причиной гиповитаминоза у ребенка может быть недостаточное введение витаминов с пищей при неправильном питании, а иногда плохое их использование организмом ребенка. Это наблюдается при некоторых желудочно-кишечных и инфекционных заболеваниях. Витамин А. При отсутствии или недостатке его в пище кожа становится сухой, шершавой, на ней и слизистых оболочках легко возникают воспалительные процессы И другие поражения, длительно не поддающиеся лечению.
Характерными симптомами являются заболевания глаз: воспаление краев век, образование язвочек на роговой оболочке, ослабление зрения в сумерки («куриная слепота»). Витамины группы В. Отсутствие витаминов этой группы вызывает в организме расстройства обмена, влекущие за собой задержку роста, а также заболевания нервной системы и кожи, нарушение двигательной функции пищеварительного тракта, понижение аппетита, иногда рвоту. При недостатке никотиновой кислоты возникают упорные поносы, не поддающиеся обычному лечению. При недостатке никотиновой кислоты и рибофлавина появляются характерные изменения языка: он делается ярко-красным, утолщенным, без сосочков. В углах рта образуются язвочки. Витамин С. Отсутствие витамина С в пище вызывает тяжелую болезнь—цингу.
При этом резко понижается сопротивляемость детского организма заболеваниям. Возникают точечные кровоизлияния на коже; стоматит, гингивит. При длительной недостаточности витамина С в пище наблюдается задержка нарастания веса и роста ребенка. Витамин О (противорахитический). Особенно важное значение этот витамин имеет для детей, так как его отсутствие нарушает отложение солей кальция и фосфора в костях, что тормозит процессы роста и нормального развития костной ткани. При недостатке витамина D у ребенка развивается рахит.Аллергия у детей
29.11.12 | Раздел: Заболевания детей
 Аллергия у детей. Формы и проявления аллергии.
Аллергия у детей
К сожалению, все чаще и чаще у детей обнаруживается та или иная форма аллергии. Этому способствует как плохая экология, так и использование большого количества бытовой химии, некачественной мебели, нарушений в строительстве типовых домов, ухудшение качества водопроводной воды, которую в большинстве случаев все страшнее и страшнее пить даже взрослым, что уж говорить о детях.
Большинство аллергий имеет причину именно загрязненность нашей среды и питания неэкологичными добавками, которые нарушают нормальное функционирование здорового детского организма и уже на следующей стадии у ребенка на фоне подобных общих нарушений развивается аллергия уже к конкретному продукту или объекту (живому или неживому).
Аллергические реакции бывают двух типов. Первый из них - немедленного действия. Когда ребенок столкнувшись с аллергеном сразу же или спустя пару часов дает на него аллергическую реакцию, так и «накопительные», когда аллергическая реакция проявляется или отложено (до пяти дней) или при продолжительном контакте с аллергеном. В первом случае аллергическая реакция быстро начинается, но может также достаточно быстро и закончится при выводе ребенка из контакта с тем, что вызывает у него такую реакцию. Данный случай диагностировать легче всего, так же как и выявлять те причины, которые вызывают аллергию.
Труднее всего диагностировать случай с отложенной или накопительной реакцией, так как придется последовательно находить и исключать из контакта потенциальные аллергены и исключать стабильно на довольно длительное время, что не всегда возможно. Но только так можно увидеть динамику и оценить является ли исключенное действительно аллергеном или нет.
Проявлений аллергии у ребенка может быть множество: это может быть аллергический ринит, различные отеки (наиболее опасный – отек Квинке), кашель, астма, покраснение и зуд кожи, различные нарушения кожного покрова, конюктивит, воспаления и другие расстройства. Симптомы аллергии ухудшаются, если у ребенка глисты или другие простейшие, дисбактериоз, ферментная недостаточность, проблемы с усвоением и перевариванием пищи, которые могут загрязнять внутреннюю среду организма и увеличивать или даже вызывать симптомы аллергии.
Лечение аллергии – долгий и комплексный процесс, поэтому его нужно проводить параллельно в нескольких направлениях. При возникновении аллергии у ребенка прежде всего необходима комплексная диагностика организма, консультация аллерголога, иммунолога, анализы крови, мочи, кала, УЗИ внутренних органов, которые позволят выявить сопутствующие нарушения, такие как лактазная недостаточность.
Аллергия у детей. Формы и проявления аллергии.
Аллергия у детей
К сожалению, все чаще и чаще у детей обнаруживается та или иная форма аллергии. Этому способствует как плохая экология, так и использование большого количества бытовой химии, некачественной мебели, нарушений в строительстве типовых домов, ухудшение качества водопроводной воды, которую в большинстве случаев все страшнее и страшнее пить даже взрослым, что уж говорить о детях.
Большинство аллергий имеет причину именно загрязненность нашей среды и питания неэкологичными добавками, которые нарушают нормальное функционирование здорового детского организма и уже на следующей стадии у ребенка на фоне подобных общих нарушений развивается аллергия уже к конкретному продукту или объекту (живому или неживому).
Аллергические реакции бывают двух типов. Первый из них - немедленного действия. Когда ребенок столкнувшись с аллергеном сразу же или спустя пару часов дает на него аллергическую реакцию, так и «накопительные», когда аллергическая реакция проявляется или отложено (до пяти дней) или при продолжительном контакте с аллергеном. В первом случае аллергическая реакция быстро начинается, но может также достаточно быстро и закончится при выводе ребенка из контакта с тем, что вызывает у него такую реакцию. Данный случай диагностировать легче всего, так же как и выявлять те причины, которые вызывают аллергию.
Труднее всего диагностировать случай с отложенной или накопительной реакцией, так как придется последовательно находить и исключать из контакта потенциальные аллергены и исключать стабильно на довольно длительное время, что не всегда возможно. Но только так можно увидеть динамику и оценить является ли исключенное действительно аллергеном или нет.
Проявлений аллергии у ребенка может быть множество: это может быть аллергический ринит, различные отеки (наиболее опасный – отек Квинке), кашель, астма, покраснение и зуд кожи, различные нарушения кожного покрова, конюктивит, воспаления и другие расстройства. Симптомы аллергии ухудшаются, если у ребенка глисты или другие простейшие, дисбактериоз, ферментная недостаточность, проблемы с усвоением и перевариванием пищи, которые могут загрязнять внутреннюю среду организма и увеличивать или даже вызывать симптомы аллергии.
Лечение аллергии – долгий и комплексный процесс, поэтому его нужно проводить параллельно в нескольких направлениях. При возникновении аллергии у ребенка прежде всего необходима комплексная диагностика организма, консультация аллерголога, иммунолога, анализы крови, мочи, кала, УЗИ внутренних органов, которые позволят выявить сопутствующие нарушения, такие как лактазная недостаточность.Понос у ребенка. Расстройство стула у ребенка
29.11.12 | Раздел: Заболевания детей
 Расстройствами стула сопровождаются самые разнообразные патологические состояния у ребенка. Это нарушение режима питания, кишечные инфекции и острые отравления, паразитарная и глистная инвазия, ферментная недостаточность поджелудочной железы и кишечника (панкреатит, лактазная недостаточность, целиакия, муковисцидоз), пищевая аллергия, воспалительные заболевания кишечника (колит, дисбактериоз кишечника, болезнь Крона, неспецифический язвенный колит), гормональные нарушения, витаминная недостаточность, последствия операций на кишечнике, прием некоторых лекарств, стрессы и др.
В зависимости от заболевания частый жидкий стул бывает различной частоты и характера: жидкий водянистый или кашицеобразный, с примесями слизи, гноя, крови, зелени, с резким запахом (тухлым, кислым и др.), жирный, блестящий, плохо отмывающийся от горшка и кожи ребенка, и не переваренный, пестрый, неоднородный, в котором видны кусочки пищи. Понос может быть связан с приемом определенной пищи (например, непереносимость молока). При инфекциях встречается пенистый стул (признак ротавирусной инфекции), окрашенный в различные цвета, например цвета болотной тины при салмонеллезе, в виде малинового желе при амебной дизентерии, белый при гепатите. Понос у ребенка может сопровождаться рвотой, болями в животе, повышением или снижением температуры тела и другими симптомами.
Особенно страдают расстройствами стула дети грудного возраста. Частыми причинами поноса у детей могут быть нарушение санитарных и гигиенических норм (грязные руки, вода, плохо обработанные соски, бутылочки, игрушки и т. д.), режима питания (несоответствующий возрасту объем и состав пищи); непереносимость молока (лактазная недостаточность), белков злаковых (глютеновая энтеропатия); муковисцидоз; аллергия; дисбактериоз кишечника. В силу особенностей системы пищеварения детей раннего возраста грудной ребенок реагирует расстройством стула практически на любые раздражители: введение прикорма или переход на искусственное вскармливание, другую молочную смесь, инфекционно-воспалительные заболевания (ОРВИ, отит и др.), резкую смену климата, прорезывание зубов, даже эмоциональное напряжение в семье.
С каждым жидким стулом взрослый ребенок теряет 100-200 мл жидкости, а грудной — 50-100 мл. Поэтому при частом жидком стуле у ребенка может развиться обезвоживание. Его признаки: жажда, сухость кожи и снижение ее эластичности, слабость, вялость, сонливость, отказ от еды и питья, у грудных детей возможно западение большого родничка. Важным диагностическим признаком является уменьшение количества мочи (она темная, концентрированная, выделяется небольшими порциями) и кратности мочеиспусканий (у грудных реже 10 раз в сутки, у старших менее 4-5 раз). Особенно опасно обезвоживание для грудных и детей раннего возраста, так как потеря жидкости относительно их веса значительна. Маленьким детям показана срочная госпитализация при появлении первых признаков обезвоживания.
Патологические состояния и заболевания, сопровождающиеся поносом у детей.
Понос, связанный с нарушением питания
Причиной поноса у детей могут быть переедание, злоупотребление жирной и сладкой пищей, избыток овощей и фруктов в диете. Диарею провоцирует употребление большого количества непривычной разнообразной пищи в один прием и/или плохо совместимых продуктов (например, молоко с селедкой). Такая ситуация часто складывается после посещения гостей или кафе, обильной трапезы за праздничным столом. При переездах в другие города и страны у ребенка может развиться «диарея путешественников», обусловленная резкой сменой пищевого режима. Диарею, связанную с нарушениями питания, порой сопровождают боли в животе и рвота, общее состояние ребенка обычно не меняется. Восстановление функции кишечника происходит после нормализации режима питания. Для скорейшего выздоровления в некоторых случаях показано назначение ферментов (мезим форте, фестал и др.), анти-диарейных препаратов (лоперамид, имодиум), сорбентов (активированный уголь, смета и др.).
У грудных детей острое расстройство пищеварения (диспепсия) зачастую является следствием несоответствия объема и состава пиши физиологическим возможностям организма ребенка. Причинами могут быть перекармливание, резкий перевод с грудного вскармливания на искусственное или переход на другую смесь, слишком быстрое введение прикормов, а также употребление продуктов, не соответствующих возрасту младенца. Диспепсии у грудных детей проявляются поносом, сильными срыгиваниями, рвотой, кишечными коликами.
Выведение грудного ребенка из состояния диспепсии состоит в постепенном восстановлении нормального режима питания. После появления неприятных, симптомов диспепсии необходимо пропустить одно кормление, заменив его водой, ромашковым чаем или солевым раствором (регидрон, физраствор, 5% раствор глюкозы). Следующее кормление и все первые сутки желудочно-кишечного расстройства необходимо кормить ребенка грудным молоком или смесью в те же часы, что и обычно, но урезав объем кормления в 2 раза. Недостающий объем пищи восполняется теми же жидкостями (вода, солевой раствор и т. д.). Прикормы вводить пока нельзя. На вторые сутки ребенок получает уже до 1 /2 объема пищи, положенной ему по возрасту. За 3-4 дня объем пищи постепенно доводится до полного. С 5-го дня можно осторожно попробовать ввести прикормы, которые ребенок получал до болезни. Дополнительно врач может назначить ферментные препараты и сорбенты.
Кишечная инфекция, пищевое отравление, ОРВИ
Диарея при кишечных инфекциях и пищевом отравлении сопровождается рвотой, болями в животе, повышением температуры и ухудшением общего состояния (головная боль, слабость, вялость, снижение активности, сонливость и т. д.). Также встречаются ОРВИ с диарейным синдромом, заболеванию сопутствуют катаральные симптомы (кашель, насморк, боли в горле и др.).
Дисбактериоз кишечника, синдром раздраженного кишечника
Дисбактериоз кишечника — качественное и/или количественное нарушение микрофлоры кишечника (микроорганизмов, проживающих в толстом кишечнике). Дисбактериоз и связанный с ним синдром раздраженного кишечника проявляются болями в животе распирающего характера, усиливающимися к вечеру, метеоризмом, расстройствами стула (поносами, запорами или их чередованием). При выраженном дисбактериозе стул разжиженный, непереваренный, с зеленью, неприятного запаха.
Лактазная недостаточность
Причиной заболевания служит недостаток или отсутствие в организме ребенка фермента лактазы, переваривающего молочный сахар, лактозу. Это состояние может быть врожденным и передаваться по наследству, а также являться следствием перенесенных кишечных инфекций, дисбактериоза кишечника, аллергии к белкам коровьего молока, приема некоторых лекарств (антибиотики, гормоны, жаропонижающие и др.). Непереносимость молочного сахара у младенцев часто бывает временной, проходящей, связанной с незрелостью кишечника малыша. Со временем ребенок взрослеет и такая лактозная недостаточность проходит.
Обычно симптомы лактазной недостаточности появляются с первых дней жизни ребенка. Каждое кормление младенца сопровождается обильным, жидким пенистым стулом с кислым запахом. Также характерны кишечная колика, метеоризм, урчание в животе, частые срыгивания и рвота, плохая прибавка веса. Диагностическим критерием является наличие в кале ребенка углеводов (анализ кала на углеводы).
Ведущим в лечении является исключение (или значительное ограничение) молока из пищевого рациона ребенка. Обычно на 2-4 день соблюдения безлактозной диеты ребенок успокаивается, у него купируются понос, рвота, кишечные колики, а с 4-5 дня начинает набирать вес. «Искусственникам» показаны молочные смеси, не содержащие лактозу (безлактозные) или с низким ее содержанием (низколактозные). Перевод на новую смесь осуществляется постепенно, в течение 2-3 дней, с постепенной заменой кормлений одной смеси на другую.
Малышу, находящемуся на грудном вскармливании, показан фармакологический препарат: фермент лактаза (торговое название Лактраза). Его добавляют в каждое кормление. В случае непереносимости фермента или его неэффективности ребенка переводят на искусственную смесь, не содержащую лактозы.
Несмотря на то что проблема лактазной недостаточности в большей степени актуальна для младенцев, непереносимостью молока могут страдать и старшие дети. Важно знать, что лактоза содержится не только в молоке и молочных продуктах, но и может присутствовать и в других продуктах и блюдах в «завуалированном» виде. Это хлеб, выпечка, кондитерские изделия, леденцы, кукурузные и пшеничные хлопья, супы быстрого приготовления, майонез, маргарин, готовые мясные блюда (котлеты), приправы и др. Поэтому всегда обращайте внимание на состав продукта.
Как долго соблюдать безлактозную диету?
Детям с врожденной недостаточностью фермента и наследственной непереносимостью молока необходимо соблюдать безлактозную диету пожизненно. При временной незрелости кишечника активность лактазы нормализуется примерно к году. У таких младенцев диету с ограничением молока рекомендуется оставить в течение первого года жизни с последующим постепенным введением в рацион молочных продуктов, начиная с кисломолочных, содержащих живую биокультуру (бификефир, биойогурт и др.). Если лактозная недостаточность явилась следствием перенесения кишечной инфекции, то для восстановления кишечника потребуется соблюдение диеты в течение нескольких месяцев.
Глютеновая энтеропатия (целиакия)
Это заболевание, связанное с непереносимостью белка злаковых — глютена. Он содержится в пшенице, ржи и овсе. Причинами могут быть врожденный генетический дефект (заболевание наследственной природы) или заболевания кишечника (лямблиоз, аскаридоз, кишечные инфекции и др.). Обычно болезнь начинается в конце первого года жизни, после введения в прикорм каш и хлеба. Клинически оно проявляется частым обильным пенистым стулом с неприятным запахом, снижением веса, задержкой роста, развитием витаминной, белковой, жировой недостаточности. В тяжелых случаях характерно значительное исхудание с выделяющимся на его фоне большим вздутым животом.
В терапии ведущим является назначение безглютеновой диеты. Из рациона исключаются блюда, содержащие манную, овсяную, перловую, ячневую, пшеничную крупы, макаронные изделия, хлеб и все продукты и кондитерские изделия, содержащие пшеничную, ржаную, ячменную муку. При соблюдении строгой диеты понос у детей купируются в течение 2 недель, масса тела нормализуется в течение первого года, а рост — в течение 2 лет. Прогноз при соблюдении диеты и правильном лечении ребенка благоприятный.
Муковисцидоз
Это наследственное заболевание, сопровождающееся поражением желез. Чаще всего страдают пищеварительная и дыхательная системы. Характерно чередование упорных поносов и запоров (вплоть до кишечной непроходимости, требующей хирургической операции). Кал не переваренный, зловонный, блестящий на вид и жирный на ощупь, плохо отмывается от кожи ребенка и горшка. Диагноз подтверждается копрологическим исследованием и проведением специальной потовой пробы.
Болезнь Крона, неспецифический язвенный колит
Ведущим симптомом этих заболеваний является появление жидкого стула с алой кровью, сопровождающегося болями в животе.
Появление крови в стуле у ребенка может быть симптомом очень серьезных заболеваний и требует обязательного обращения к врачу с последующим обследованием толстого кишечника.
Другие причины диарей
Нередко диареей сопровождается пищевая аллергия. На мысль о ней может натолкнуть связь возникновения поноса с употреблением определенных продуктов. К диарее также приводят нарушение обмена магния и некоторые эндокринные заболевания, различные стрессовые ситуации, сильный страх, эмоциональное потрясение. Например, страх перед сдачей экзамена, ответственным выступлением, внезапный испуг. В народе такое состояние называют «медвежьей болезнью».
Встречаются и другие, более редкие причины диарей у детей, здесь мы коснулись только самых распространенных. Не исключено, что именно они вызвали расстройство стула у вашего малыша. Поэтому при появлении поноса у ребенка обязательно обратитесь к врачу.
Лечение острой диареи. Какую диету соблюдать?
Диета зависит от патологии, вызвавшей диарею. Если причина болезни пока не известна или расстройство стула связано с погрешностями питания, кишечной инфекцией, пищевым отравлением, рекомендуется придерживаться определенных правил.
Как восполнить потерю жидкости?
Для предотвращения обезвоживания организма необходимо восполнение жидкости и солей, теряющихся при частом жидком стуле. Солевые растворы Регидрон, Глюкосолан, Цитроглюкосолан (они продаются в аптеке) растворяют в кипяченой воде по инструкции, указанной на пакетике. Количество жидкости назначается в зависимости от выраженности обезвоживания. Приблизительное количество жидкости приведено ниже:
Дети до года: 130-170-200 мл на 1 кг веса ребенка в сутки.
Дети 1-5 лет: 100-170 мл на кг веса ребенка в сутки.
Дети 6-10 лет: 75-110 мл на кг веса ребенка в сутки.
О том, что ребенок получает достаточное количество жидкости, свидетельствуют нормальные по объему порции мочи и регулярность мочеиспусканий. Помимо солевых растворов ребенок может пить кипяченую воду, чай, ромашковый чай, минеральную воду без газа, компот без сахара или с минимальным количеством сахара, фруктовые соки, разведенные пополам с водой, рисовый отвар. Рецепт питья при поносе: 250 мл сока грейпфрута или апельсина, щепотка поваренной соли, чайная ложка сахара.
Какие лекарства можно давать ребенку?
Из лекарств в лечении острой диареи используют сорбенты (энтеросгель, активированный уголь, полифепан, фильтрум, энтегнин, пекто, смекта и др.), при повышенном газообразовании и кишечной колике — эспумизан, саб-симплекс, дисфлотил, при боли и спазмах в животе — спазмолитики (но-шпа, папаверин, дюспаталин) и другие препараты по назначению врача. Антидиарейные «закрепляющие» препараты типа Имодиума или Лопедиума можно давать детям с 6 лет в случаях очень частого стула, изнуряющего ребенка. Они противопоказаны при дизентерии, метеоризме, колите, склонности к запорам.
Рецепты «закрепляющих» травяных сборов.
Смешать в равных частях плоды фенхеля, кору дуба, листья шалфея. 1 ст. л. сбора залить стаканом холодной воды. Настаивать при комнатной температуре 10 минут. Прокипятить 15 минут, процедить. Принимать по 1 стакану (доза взрослого) 3 раза в день до еды.
Смешать по 4 части корневищ горца змеиного и цветков ромашки и по 5 частей листьев подорожника и плодов черники. 1 ст. л. сбора залить стаканом кипятка, кипятить на водяной бане 30 минут. Охладить 10 минут, процедить. Принимать по 1 /4 стакана (доза взрослого) 2 раза в день до еды.
Смешать 3 части плодов черемухи и 2 части плодов черники. 1 ст. л. сбора залить стаканом кипятка. Кипятить 20 минут, процедить. Принимать по 1 /4-1 /2 стакана 3 раза в день.
Диетическое питание при острой диарее
Кормить ребенка следует по аппетиту: если он желает поесть, накормите, если не хочет, не заставляйте!
Исключаются
Жирная, жареная, копченая пища, соленья, газообразующие и усиливающие сокращение кишечника продукты (молоко, капуста, особенно квашеная, квашеные овощи, горах, фасоль, лук, помидоры, сладкие фрукты, виноград, свежие яблоки, огурцы, баклажаны, грибы, черный хлеб, свежая сдоба, сахар, квас).
Рекомендуются
Фрукты и овощи после термической обработки, свежих фрукты без кожицы, соки с мякотью;
кисель;
рисовый отвар;
черника, груши, брусника, кизил, айва свежих или в виде компота;
протертый овощной суп с рисом, сухарики из белого хлеба, каши на воде (рисовая, гречневая, овсяная);
картофельное пюре на воде с растительным маслом;
кисломолочные продукты;
омлет.
С осторожностью можно давать ребенку отварные мясо и рыбу, провернутые через мясорубку или в виде паровых котлет.
Питание грудных детей
Грудных детей на естественном вскармливании рекомендуется продолжать кормить грудным молоком, искусственников переводят на соевые, безлактозные или низколактозные смеси.
Расстройствами стула сопровождаются самые разнообразные патологические состояния у ребенка. Это нарушение режима питания, кишечные инфекции и острые отравления, паразитарная и глистная инвазия, ферментная недостаточность поджелудочной железы и кишечника (панкреатит, лактазная недостаточность, целиакия, муковисцидоз), пищевая аллергия, воспалительные заболевания кишечника (колит, дисбактериоз кишечника, болезнь Крона, неспецифический язвенный колит), гормональные нарушения, витаминная недостаточность, последствия операций на кишечнике, прием некоторых лекарств, стрессы и др.
В зависимости от заболевания частый жидкий стул бывает различной частоты и характера: жидкий водянистый или кашицеобразный, с примесями слизи, гноя, крови, зелени, с резким запахом (тухлым, кислым и др.), жирный, блестящий, плохо отмывающийся от горшка и кожи ребенка, и не переваренный, пестрый, неоднородный, в котором видны кусочки пищи. Понос может быть связан с приемом определенной пищи (например, непереносимость молока). При инфекциях встречается пенистый стул (признак ротавирусной инфекции), окрашенный в различные цвета, например цвета болотной тины при салмонеллезе, в виде малинового желе при амебной дизентерии, белый при гепатите. Понос у ребенка может сопровождаться рвотой, болями в животе, повышением или снижением температуры тела и другими симптомами.
Особенно страдают расстройствами стула дети грудного возраста. Частыми причинами поноса у детей могут быть нарушение санитарных и гигиенических норм (грязные руки, вода, плохо обработанные соски, бутылочки, игрушки и т. д.), режима питания (несоответствующий возрасту объем и состав пищи); непереносимость молока (лактазная недостаточность), белков злаковых (глютеновая энтеропатия); муковисцидоз; аллергия; дисбактериоз кишечника. В силу особенностей системы пищеварения детей раннего возраста грудной ребенок реагирует расстройством стула практически на любые раздражители: введение прикорма или переход на искусственное вскармливание, другую молочную смесь, инфекционно-воспалительные заболевания (ОРВИ, отит и др.), резкую смену климата, прорезывание зубов, даже эмоциональное напряжение в семье.
С каждым жидким стулом взрослый ребенок теряет 100-200 мл жидкости, а грудной — 50-100 мл. Поэтому при частом жидком стуле у ребенка может развиться обезвоживание. Его признаки: жажда, сухость кожи и снижение ее эластичности, слабость, вялость, сонливость, отказ от еды и питья, у грудных детей возможно западение большого родничка. Важным диагностическим признаком является уменьшение количества мочи (она темная, концентрированная, выделяется небольшими порциями) и кратности мочеиспусканий (у грудных реже 10 раз в сутки, у старших менее 4-5 раз). Особенно опасно обезвоживание для грудных и детей раннего возраста, так как потеря жидкости относительно их веса значительна. Маленьким детям показана срочная госпитализация при появлении первых признаков обезвоживания.
Патологические состояния и заболевания, сопровождающиеся поносом у детей.
Понос, связанный с нарушением питания
Причиной поноса у детей могут быть переедание, злоупотребление жирной и сладкой пищей, избыток овощей и фруктов в диете. Диарею провоцирует употребление большого количества непривычной разнообразной пищи в один прием и/или плохо совместимых продуктов (например, молоко с селедкой). Такая ситуация часто складывается после посещения гостей или кафе, обильной трапезы за праздничным столом. При переездах в другие города и страны у ребенка может развиться «диарея путешественников», обусловленная резкой сменой пищевого режима. Диарею, связанную с нарушениями питания, порой сопровождают боли в животе и рвота, общее состояние ребенка обычно не меняется. Восстановление функции кишечника происходит после нормализации режима питания. Для скорейшего выздоровления в некоторых случаях показано назначение ферментов (мезим форте, фестал и др.), анти-диарейных препаратов (лоперамид, имодиум), сорбентов (активированный уголь, смета и др.).
У грудных детей острое расстройство пищеварения (диспепсия) зачастую является следствием несоответствия объема и состава пиши физиологическим возможностям организма ребенка. Причинами могут быть перекармливание, резкий перевод с грудного вскармливания на искусственное или переход на другую смесь, слишком быстрое введение прикормов, а также употребление продуктов, не соответствующих возрасту младенца. Диспепсии у грудных детей проявляются поносом, сильными срыгиваниями, рвотой, кишечными коликами.
Выведение грудного ребенка из состояния диспепсии состоит в постепенном восстановлении нормального режима питания. После появления неприятных, симптомов диспепсии необходимо пропустить одно кормление, заменив его водой, ромашковым чаем или солевым раствором (регидрон, физраствор, 5% раствор глюкозы). Следующее кормление и все первые сутки желудочно-кишечного расстройства необходимо кормить ребенка грудным молоком или смесью в те же часы, что и обычно, но урезав объем кормления в 2 раза. Недостающий объем пищи восполняется теми же жидкостями (вода, солевой раствор и т. д.). Прикормы вводить пока нельзя. На вторые сутки ребенок получает уже до 1 /2 объема пищи, положенной ему по возрасту. За 3-4 дня объем пищи постепенно доводится до полного. С 5-го дня можно осторожно попробовать ввести прикормы, которые ребенок получал до болезни. Дополнительно врач может назначить ферментные препараты и сорбенты.
Кишечная инфекция, пищевое отравление, ОРВИ
Диарея при кишечных инфекциях и пищевом отравлении сопровождается рвотой, болями в животе, повышением температуры и ухудшением общего состояния (головная боль, слабость, вялость, снижение активности, сонливость и т. д.). Также встречаются ОРВИ с диарейным синдромом, заболеванию сопутствуют катаральные симптомы (кашель, насморк, боли в горле и др.).
Дисбактериоз кишечника, синдром раздраженного кишечника
Дисбактериоз кишечника — качественное и/или количественное нарушение микрофлоры кишечника (микроорганизмов, проживающих в толстом кишечнике). Дисбактериоз и связанный с ним синдром раздраженного кишечника проявляются болями в животе распирающего характера, усиливающимися к вечеру, метеоризмом, расстройствами стула (поносами, запорами или их чередованием). При выраженном дисбактериозе стул разжиженный, непереваренный, с зеленью, неприятного запаха.
Лактазная недостаточность
Причиной заболевания служит недостаток или отсутствие в организме ребенка фермента лактазы, переваривающего молочный сахар, лактозу. Это состояние может быть врожденным и передаваться по наследству, а также являться следствием перенесенных кишечных инфекций, дисбактериоза кишечника, аллергии к белкам коровьего молока, приема некоторых лекарств (антибиотики, гормоны, жаропонижающие и др.). Непереносимость молочного сахара у младенцев часто бывает временной, проходящей, связанной с незрелостью кишечника малыша. Со временем ребенок взрослеет и такая лактозная недостаточность проходит.
Обычно симптомы лактазной недостаточности появляются с первых дней жизни ребенка. Каждое кормление младенца сопровождается обильным, жидким пенистым стулом с кислым запахом. Также характерны кишечная колика, метеоризм, урчание в животе, частые срыгивания и рвота, плохая прибавка веса. Диагностическим критерием является наличие в кале ребенка углеводов (анализ кала на углеводы).
Ведущим в лечении является исключение (или значительное ограничение) молока из пищевого рациона ребенка. Обычно на 2-4 день соблюдения безлактозной диеты ребенок успокаивается, у него купируются понос, рвота, кишечные колики, а с 4-5 дня начинает набирать вес. «Искусственникам» показаны молочные смеси, не содержащие лактозу (безлактозные) или с низким ее содержанием (низколактозные). Перевод на новую смесь осуществляется постепенно, в течение 2-3 дней, с постепенной заменой кормлений одной смеси на другую.
Малышу, находящемуся на грудном вскармливании, показан фармакологический препарат: фермент лактаза (торговое название Лактраза). Его добавляют в каждое кормление. В случае непереносимости фермента или его неэффективности ребенка переводят на искусственную смесь, не содержащую лактозы.
Несмотря на то что проблема лактазной недостаточности в большей степени актуальна для младенцев, непереносимостью молока могут страдать и старшие дети. Важно знать, что лактоза содержится не только в молоке и молочных продуктах, но и может присутствовать и в других продуктах и блюдах в «завуалированном» виде. Это хлеб, выпечка, кондитерские изделия, леденцы, кукурузные и пшеничные хлопья, супы быстрого приготовления, майонез, маргарин, готовые мясные блюда (котлеты), приправы и др. Поэтому всегда обращайте внимание на состав продукта.
Как долго соблюдать безлактозную диету?
Детям с врожденной недостаточностью фермента и наследственной непереносимостью молока необходимо соблюдать безлактозную диету пожизненно. При временной незрелости кишечника активность лактазы нормализуется примерно к году. У таких младенцев диету с ограничением молока рекомендуется оставить в течение первого года жизни с последующим постепенным введением в рацион молочных продуктов, начиная с кисломолочных, содержащих живую биокультуру (бификефир, биойогурт и др.). Если лактозная недостаточность явилась следствием перенесения кишечной инфекции, то для восстановления кишечника потребуется соблюдение диеты в течение нескольких месяцев.
Глютеновая энтеропатия (целиакия)
Это заболевание, связанное с непереносимостью белка злаковых — глютена. Он содержится в пшенице, ржи и овсе. Причинами могут быть врожденный генетический дефект (заболевание наследственной природы) или заболевания кишечника (лямблиоз, аскаридоз, кишечные инфекции и др.). Обычно болезнь начинается в конце первого года жизни, после введения в прикорм каш и хлеба. Клинически оно проявляется частым обильным пенистым стулом с неприятным запахом, снижением веса, задержкой роста, развитием витаминной, белковой, жировой недостаточности. В тяжелых случаях характерно значительное исхудание с выделяющимся на его фоне большим вздутым животом.
В терапии ведущим является назначение безглютеновой диеты. Из рациона исключаются блюда, содержащие манную, овсяную, перловую, ячневую, пшеничную крупы, макаронные изделия, хлеб и все продукты и кондитерские изделия, содержащие пшеничную, ржаную, ячменную муку. При соблюдении строгой диеты понос у детей купируются в течение 2 недель, масса тела нормализуется в течение первого года, а рост — в течение 2 лет. Прогноз при соблюдении диеты и правильном лечении ребенка благоприятный.
Муковисцидоз
Это наследственное заболевание, сопровождающееся поражением желез. Чаще всего страдают пищеварительная и дыхательная системы. Характерно чередование упорных поносов и запоров (вплоть до кишечной непроходимости, требующей хирургической операции). Кал не переваренный, зловонный, блестящий на вид и жирный на ощупь, плохо отмывается от кожи ребенка и горшка. Диагноз подтверждается копрологическим исследованием и проведением специальной потовой пробы.
Болезнь Крона, неспецифический язвенный колит
Ведущим симптомом этих заболеваний является появление жидкого стула с алой кровью, сопровождающегося болями в животе.
Появление крови в стуле у ребенка может быть симптомом очень серьезных заболеваний и требует обязательного обращения к врачу с последующим обследованием толстого кишечника.
Другие причины диарей
Нередко диареей сопровождается пищевая аллергия. На мысль о ней может натолкнуть связь возникновения поноса с употреблением определенных продуктов. К диарее также приводят нарушение обмена магния и некоторые эндокринные заболевания, различные стрессовые ситуации, сильный страх, эмоциональное потрясение. Например, страх перед сдачей экзамена, ответственным выступлением, внезапный испуг. В народе такое состояние называют «медвежьей болезнью».
Встречаются и другие, более редкие причины диарей у детей, здесь мы коснулись только самых распространенных. Не исключено, что именно они вызвали расстройство стула у вашего малыша. Поэтому при появлении поноса у ребенка обязательно обратитесь к врачу.
Лечение острой диареи. Какую диету соблюдать?
Диета зависит от патологии, вызвавшей диарею. Если причина болезни пока не известна или расстройство стула связано с погрешностями питания, кишечной инфекцией, пищевым отравлением, рекомендуется придерживаться определенных правил.
Как восполнить потерю жидкости?
Для предотвращения обезвоживания организма необходимо восполнение жидкости и солей, теряющихся при частом жидком стуле. Солевые растворы Регидрон, Глюкосолан, Цитроглюкосолан (они продаются в аптеке) растворяют в кипяченой воде по инструкции, указанной на пакетике. Количество жидкости назначается в зависимости от выраженности обезвоживания. Приблизительное количество жидкости приведено ниже:
Дети до года: 130-170-200 мл на 1 кг веса ребенка в сутки.
Дети 1-5 лет: 100-170 мл на кг веса ребенка в сутки.
Дети 6-10 лет: 75-110 мл на кг веса ребенка в сутки.
О том, что ребенок получает достаточное количество жидкости, свидетельствуют нормальные по объему порции мочи и регулярность мочеиспусканий. Помимо солевых растворов ребенок может пить кипяченую воду, чай, ромашковый чай, минеральную воду без газа, компот без сахара или с минимальным количеством сахара, фруктовые соки, разведенные пополам с водой, рисовый отвар. Рецепт питья при поносе: 250 мл сока грейпфрута или апельсина, щепотка поваренной соли, чайная ложка сахара.
Какие лекарства можно давать ребенку?
Из лекарств в лечении острой диареи используют сорбенты (энтеросгель, активированный уголь, полифепан, фильтрум, энтегнин, пекто, смекта и др.), при повышенном газообразовании и кишечной колике — эспумизан, саб-симплекс, дисфлотил, при боли и спазмах в животе — спазмолитики (но-шпа, папаверин, дюспаталин) и другие препараты по назначению врача. Антидиарейные «закрепляющие» препараты типа Имодиума или Лопедиума можно давать детям с 6 лет в случаях очень частого стула, изнуряющего ребенка. Они противопоказаны при дизентерии, метеоризме, колите, склонности к запорам.
Рецепты «закрепляющих» травяных сборов.
Смешать в равных частях плоды фенхеля, кору дуба, листья шалфея. 1 ст. л. сбора залить стаканом холодной воды. Настаивать при комнатной температуре 10 минут. Прокипятить 15 минут, процедить. Принимать по 1 стакану (доза взрослого) 3 раза в день до еды.
Смешать по 4 части корневищ горца змеиного и цветков ромашки и по 5 частей листьев подорожника и плодов черники. 1 ст. л. сбора залить стаканом кипятка, кипятить на водяной бане 30 минут. Охладить 10 минут, процедить. Принимать по 1 /4 стакана (доза взрослого) 2 раза в день до еды.
Смешать 3 части плодов черемухи и 2 части плодов черники. 1 ст. л. сбора залить стаканом кипятка. Кипятить 20 минут, процедить. Принимать по 1 /4-1 /2 стакана 3 раза в день.
Диетическое питание при острой диарее
Кормить ребенка следует по аппетиту: если он желает поесть, накормите, если не хочет, не заставляйте!
Исключаются
Жирная, жареная, копченая пища, соленья, газообразующие и усиливающие сокращение кишечника продукты (молоко, капуста, особенно квашеная, квашеные овощи, горах, фасоль, лук, помидоры, сладкие фрукты, виноград, свежие яблоки, огурцы, баклажаны, грибы, черный хлеб, свежая сдоба, сахар, квас).
Рекомендуются
Фрукты и овощи после термической обработки, свежих фрукты без кожицы, соки с мякотью;
кисель;
рисовый отвар;
черника, груши, брусника, кизил, айва свежих или в виде компота;
протертый овощной суп с рисом, сухарики из белого хлеба, каши на воде (рисовая, гречневая, овсяная);
картофельное пюре на воде с растительным маслом;
кисломолочные продукты;
омлет.
С осторожностью можно давать ребенку отварные мясо и рыбу, провернутые через мясорубку или в виде паровых котлет.
Питание грудных детей
Грудных детей на естественном вскармливании рекомендуется продолжать кормить грудным молоком, искусственников переводят на соевые, безлактозные или низколактозные смеси.Острый живот у детей
05.06.13
Это клинический синдром, развивающийся вследствие повреждения или острого заболевания органов брюшной полости и забрюшинного пространства, требующий
Закаливание ребенка
29.05.13
Лето является самым лучшим временем для того, чтобы начать закаливать ребенка. Ведь так приятно, когда ветерок ласкает кожу и ласково греет солнце. В
Сегодня для того, чтобы полакомиться кислородным коктейлем не обязательно идти в кафе или больницу. Все стало гораздо проще. Теперь приготовить
Тонзиллит — это воспаление миндалин (гланд). Основная функция миндалин — защитная: они вырабатывают иммунные и биологически активные вещества,
Сердечно-сосудистые заболевания — наиболее распространенные в настоящее время. Как свидетельствуют наблюдения врачей, многие болезни сердца и сосудов
Другой важной причиной, вызывающей непроходимость кишечника у детей, является спаечная болезнь. Сущность ее заключается в том, что между петлями
Возможность «заглянуть в себя» стала делом доступным – компьютерную диагностику предлагают чуть ли не на каждом углу Стоимость услуги колеблется от
Течение беременности зависит от многих факторов, поэтому очень важно знать, какие аспекты жизни будущей маме необходимо скорректировать с учетом ее
Восковая депиляция считается одним из самых доступных и долгосрочных средств удаления нежелательных волос. Однако для гарантии получения желательного
Как с помощью упражнений сделать плоским и красивым живот после родов. Вернувшись из роддома домой, новоиспеченная мамочка с головой окунается в
Как же правильно разгрузить организм после потребления тяжелой для желудка пищи - шашлыков. Для большинства из нас майские праздники - все равно что
Макияж под очки
07.01.13
Времена, когда тебя дразнили "очкариком", далеко в прошлом. Большинство твоих знакомых парней наверняка подтвердят, что девушка в очках выглядит













