Новости
Режим дня ребенка
Основным условием для спокойного уравновешенного состояния нервной системы ребенка и нормального развития всего детского организма является правильная организация его жизни с момента рождения, иначе говоря, установление для ребенка определенного
05.06.13
Уход за недоношенными детьми
Недоношенными называют детей, родившихся до истечения 40-недельного срока беременности, имеющих вес от 1000 до 2500 г и рост от 35 до 45—47 см. Причинами преждевременного рождения ребенка чаще всего бывают заболевания матери, физические и
04.06.13
Гастроэзофагеальная рефлюксная болезнь
02.01.13 | Раздел: Заболевания детей
 Это расстройство, связанное с систематическим забросом желудочного содержимого обратно в пищевод, сопровождающееся воспалением последнего (эзофагитом). Причинами могут быть анатомические нарушения в области перехода желудка в пищевод (например, грыжа пищеводного отверстия), нарушения вегетативной нервной регуляции, воспаление желудка (гастрит, язвенная болезнь), систематическое нарушение диеты (поступление в желудок больших объемов пищи), прием некоторых лекарств и др. У ребенка возникают тупые ноющие боли в самом верху живота около грудины, усиливающиеся после еды, проходящие через 1,5-2 часа после приема пищи. Характерны изжога, отрыжка кислым, воздухом или съеденной пищей, тошнота, икота, рвота, кашель. Также могут наблюдаться приступы бронхиальной астмы. У грудных детей гастроэзофагеальная рефлюксная болезнь проявляется частыми обильными срыгиваниями, рвотой и связанной с этим плохой прибавкой в весе.
Как лечат рефлюкс у ребенка?
Для купирования рефлюксов ребенку необходимы частые приемы пищи (5-6 раз в день) небольшими порциями, последняя еда — за 3—4 часа до сна. В течение 40 минут после приема полезной еды нельзя лежать, а в течение 2 часов — резко наклоняться, прыгать, поднимать тяжести. Исключаются продукты, способствующие усилению рефлюкса (кофе, шоколад, жирная, острая, кислая пища), а также газообразующие и усиливающие отделение желчи (репа, редька, редис, баклажаны, капуста, молоко, свежий хлеб, бобовые, огурцы и др.). Для лечения используют препараты, нормализующие продвижение пищи от пищевода к желудку (Мотилиум, Дебридат и др.), ан-тацидные препараты; снижающие кислотность желудочного сока (Альмагель, Фосфолюгель, Маалокс и др.). Грудным детям показаны специальные лечебные смеси, способствующие продвижению пищевого комка в правильном направлении, они содержат камедь рожкового дерева (Нутрилон-антирефлюкс, Фрисовом).
Гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки
Гастрит — воспаление слизистой оболочки желудка, гастродуоденит — воспаление слизистой желудка и расположенной в непосредственной близости от него двенадцатиперстной кишки. Гастрит или образование язв в желудке может быть острым заболеванием, например, в случае отравления или кишечной инфекции. Обычно болезнь заканчивается полным выздоровлением. Для хронического процесса характерно длительно протекающее воспаление двенадцатиперстной кишки и /или желудка, сопровождающееся периодами обострений и временного благополучия. Язвенная болезнь — хроническое воспаление с образованием язв (обычно дети страдают язвенной болезнью двенадцатиперстной кишки). Проблема хронических гастритов, гастродуоденитов и язвенной болезни очень актуальна для школьников, особенно — подростков.
Почему развиваются хронический гастрит и язвенная болезнь?
Желудочный сок содержит соляную кислоту — едкое вещество, необходимое для растворения и переваривания пищи. Однако в условиях патологии защитные факторы, предусмотренные природой для защиты слизистой желудка, ослабевают. Соляная кислота агрессивно воздействует на стенку желудка, начинается воспаление, гастрит (или гастродуоденит), а при продолжении патологического процесса — язва. Развитию болезни и снижению защиты слизистой способствуют наследственная предрасположенность (наличие в семье больных гастритом и язвой), нарушение режима питания (еда всухомятку, плохое пережевывание пищи, переедание, редкие приемы пищи большими объемами, употребление продуктов, раздражающих слизистую), расстройство вегетативной нервной системы, стрессы, эмоциональное напряжение, курение (в том числе пассивное), прием некоторых лекарств (аспирина, гормонов, антибиотиков и др.), гормональные перестройки в период полового созревания, лямблиоз.
Различают хронический гастрит с повышенной кислотностью, обусловленный геликобактерной инфекцией; хронический атрофический гастрит со сниженной кислотностью (встречается у 15 % больных детей); рефлюкс-гастрит, развивающийся в результате обратного заброса желчи из кишечника в желудок (встречается у 10 % больных); аллергический и другие редкие формы гастритов (страдают менее 3 % больных детей).
Важным фактором развития хронического воспаления в желудке и самой частой причиной гастрита и язвенной болезни является инфицирование бактерией геликобактер пилори. Заразиться ею можно пищевым путем, через использование общей посуды. Считается, что, проживая в желудке человека в условиях нормальной физиологии, геликобактер не наносит ему никакого вреда. Но при нарушении целостности слизистой оболочки проявляются его негативные качества. Геликобактер повышает кислотность желудочного сока и способствует выработке различных биологически активных веществ, повреждающих слизистую.
Клиническая картина
Обострения хронического гастрита и язвенной болезни обычно случаются ранней весной и осенью. Ребенка беспокоят боли в верхней половине живота (эпигастрии), возникающие натощак и проходящие после приема пищи. Облегчает боль небольшое количество принятой пищи, а ее обилие, жирная и жареная еда, наоборот, усиливают. Для язвенной болезни характерны ночные боли и связанное с ними нарушение сна. Помимо болей, гастрит и язвенную болезнь сопровождают изжога, отрыжка, тошнота, рвота, расстройства стула (запоры или чередование запоров с поносами). При длительном течении язвенной болезни ребенок теряет в весе, жалуется на повышенную утомляемость, эмоциональную лабильность, потливость, сердцебиения, может снижаться артериальное давление. Диагноз гастрита, гастродуоденита и язвенной болезни подтверждается обследованием (гастродуоденоскопией).
Из осложнений болезни самыми опасными являются кровотечение из язвы и ее прободение (разрушение стенки желудка или кишечника с попаданием их содержимого в брюшную полость). Для кровотечения характерны рвота «кофейной гущей», черный (дегтеобразный) кал, снижение артериального давления с ухудшением общего состояния ребенка (резкая слабость, головокружение, предобморочное состояние). При прободении язвы возникают сильнейшие («кинжальные») боли в животе. Эта ситуация называется - острый живот и требует немедленной хирургической операции. Первая помощь при осложнениях: положить на живот холод не поить и не кормить ребенка, вызвать «скорую помощь».
Лечение гастрита, гастродуоденита, язвенной болезни у ребенка
В лечении гастритов, гастродуоденитов и язвенной болезни большую роль играет соблюдение диеты. Питание ребенка должно быть частым (5-6 раз в день), небольшими порциями. Последний прием пищи производится за 3 часа до сна. При обострении болезни малышу дают жидкую или полужидкую пищу, по мере стихания — пюрированную. Вне обострения ребенка переводят на диетический стол №5 по Певзнеру. Запрещено давать больному слишком горячую или холодную еду, жареные, копченые, острые, жирные блюда, соленья и маринады, устраивать «перекусы» и есть всухомятку. Противопоказаны концентрированные мясные бульоны, свежие хлебобулочные изделия, свежая белокочанная капуста, сухое вино, хурма. В период обострения самой лучшей едой для ребенка служит детское питание (пюре в баночках, каша).
Из медикаментов используют: средства, понижающие кислотность желудочного сока (Альмагель, Маалокс, Фосфолю-гель, Ранитидин, Гистак, Омепразол, Лосек и др.), восстанавливающие слизистую (Де-нол, Вентер, облепиховое масло и масло шиповника, Алцид В, Биогастрон, Флакарбин, Ликви-ритон, Алантон, Холосас и др.), препараты, направленные на уничтожение геликобактера (антибиотики, Трихопол, Мак-мирор и др.), витамины и другие препараты. Назначают также питье минеральной воды, физиотерапию (УВЧ, КВЧ, лечебные промывания и др.), лечебную гимнастику, психотерапию. Показано санаторно-курортное лечение.
Широко используется лечение травами, продукты пчеловодства.
При изжоге: 10 г измельченных корней аира залить 200 г кипятка, прокипятить на водяной бане 15 минут, остудить. Принимать по 1/4 стакана 3 раза в день.
При выраженных болях и изжоге. Смешать 1 часть цветков ромашки и по 5 частей цветков календулы и листьев мать-и-мачехи. 1 ч. л. смеси залить стаканом кипятка, настоять, процедить. Принимать по 1 ч. л.- 1 ст. л. 3 раза в день за 15-20 минут до еды.
Для восстановления слизистой. Взять в равной пропорции семя льна, корни солодки, цветки липы. Залить 1 ст. л. смеси 1 стаканом кипятка, кипятить на малом огне 5-7 минут, настоять 8 часов. Процедить. Пить по 1 /4-1 стакану 2-3 раза в день.
Для восстановления слизистой. Смешать по 2 части цветков ромашки и плодов фенхеля, 5 частей корня алтея. 2 ст. л. смеси залить стаканом кипятка, кипятить на водяной бане 30 минут, охладить, процедить. Принимать по 1 /2-1 стакану 3 раза в день за 30 минут до еды.
При повышенной возбудимости ребенка. Взять в равных частях траву зверобоя и пустырника, 10 г измельченных корней аира залить 200 г кипятка, прокипятить на водяной бане 15 минут, остудить. Принимать по 1 /4-1/2 стакана 3 раза в день.
Компот из облепихи. 3 ст. л. плодов облепихи залить 500 мл горячей воды, прокипятить 15 минут на слабом огне, настоять, процедить. Пить как чай за 20—30 минут до еды или утром натощак.
Сок алоэ принимать по 1 -2 ч. л. 2 раза в день за 30 минут до еды.
При гастрите со сниженной кислотностью показаны травы, способствующие выработке желудочного сока: листья подорожника, корень одуванчика, корень девясила, трава полыни горькой, золототысячника и др.
Сок капусты белокочанной или черной смородины (свежевыжатый) пить в теплом виде по 1/2 стакана 2—3 раза в день за час до еды.
Смешать в равных частях цветки ромашки, траву полыни, листья шалфея. 1 ст. л. смеси залить 1 стаканом кипятка, настоять 20 минут в темном месте, процедить. Принимать по 1 /4 стакана 3 раза в день за 30 минут до еды. Подобным образом можно приготовить и употреблять смесь из 3 частей корней одуванчика и 1 части плодов фенхеля.
Это расстройство, связанное с систематическим забросом желудочного содержимого обратно в пищевод, сопровождающееся воспалением последнего (эзофагитом). Причинами могут быть анатомические нарушения в области перехода желудка в пищевод (например, грыжа пищеводного отверстия), нарушения вегетативной нервной регуляции, воспаление желудка (гастрит, язвенная болезнь), систематическое нарушение диеты (поступление в желудок больших объемов пищи), прием некоторых лекарств и др. У ребенка возникают тупые ноющие боли в самом верху живота около грудины, усиливающиеся после еды, проходящие через 1,5-2 часа после приема пищи. Характерны изжога, отрыжка кислым, воздухом или съеденной пищей, тошнота, икота, рвота, кашель. Также могут наблюдаться приступы бронхиальной астмы. У грудных детей гастроэзофагеальная рефлюксная болезнь проявляется частыми обильными срыгиваниями, рвотой и связанной с этим плохой прибавкой в весе.
Как лечат рефлюкс у ребенка?
Для купирования рефлюксов ребенку необходимы частые приемы пищи (5-6 раз в день) небольшими порциями, последняя еда — за 3—4 часа до сна. В течение 40 минут после приема полезной еды нельзя лежать, а в течение 2 часов — резко наклоняться, прыгать, поднимать тяжести. Исключаются продукты, способствующие усилению рефлюкса (кофе, шоколад, жирная, острая, кислая пища), а также газообразующие и усиливающие отделение желчи (репа, редька, редис, баклажаны, капуста, молоко, свежий хлеб, бобовые, огурцы и др.). Для лечения используют препараты, нормализующие продвижение пищи от пищевода к желудку (Мотилиум, Дебридат и др.), ан-тацидные препараты; снижающие кислотность желудочного сока (Альмагель, Фосфолюгель, Маалокс и др.). Грудным детям показаны специальные лечебные смеси, способствующие продвижению пищевого комка в правильном направлении, они содержат камедь рожкового дерева (Нутрилон-антирефлюкс, Фрисовом).
Гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки
Гастрит — воспаление слизистой оболочки желудка, гастродуоденит — воспаление слизистой желудка и расположенной в непосредственной близости от него двенадцатиперстной кишки. Гастрит или образование язв в желудке может быть острым заболеванием, например, в случае отравления или кишечной инфекции. Обычно болезнь заканчивается полным выздоровлением. Для хронического процесса характерно длительно протекающее воспаление двенадцатиперстной кишки и /или желудка, сопровождающееся периодами обострений и временного благополучия. Язвенная болезнь — хроническое воспаление с образованием язв (обычно дети страдают язвенной болезнью двенадцатиперстной кишки). Проблема хронических гастритов, гастродуоденитов и язвенной болезни очень актуальна для школьников, особенно — подростков.
Почему развиваются хронический гастрит и язвенная болезнь?
Желудочный сок содержит соляную кислоту — едкое вещество, необходимое для растворения и переваривания пищи. Однако в условиях патологии защитные факторы, предусмотренные природой для защиты слизистой желудка, ослабевают. Соляная кислота агрессивно воздействует на стенку желудка, начинается воспаление, гастрит (или гастродуоденит), а при продолжении патологического процесса — язва. Развитию болезни и снижению защиты слизистой способствуют наследственная предрасположенность (наличие в семье больных гастритом и язвой), нарушение режима питания (еда всухомятку, плохое пережевывание пищи, переедание, редкие приемы пищи большими объемами, употребление продуктов, раздражающих слизистую), расстройство вегетативной нервной системы, стрессы, эмоциональное напряжение, курение (в том числе пассивное), прием некоторых лекарств (аспирина, гормонов, антибиотиков и др.), гормональные перестройки в период полового созревания, лямблиоз.
Различают хронический гастрит с повышенной кислотностью, обусловленный геликобактерной инфекцией; хронический атрофический гастрит со сниженной кислотностью (встречается у 15 % больных детей); рефлюкс-гастрит, развивающийся в результате обратного заброса желчи из кишечника в желудок (встречается у 10 % больных); аллергический и другие редкие формы гастритов (страдают менее 3 % больных детей).
Важным фактором развития хронического воспаления в желудке и самой частой причиной гастрита и язвенной болезни является инфицирование бактерией геликобактер пилори. Заразиться ею можно пищевым путем, через использование общей посуды. Считается, что, проживая в желудке человека в условиях нормальной физиологии, геликобактер не наносит ему никакого вреда. Но при нарушении целостности слизистой оболочки проявляются его негативные качества. Геликобактер повышает кислотность желудочного сока и способствует выработке различных биологически активных веществ, повреждающих слизистую.
Клиническая картина
Обострения хронического гастрита и язвенной болезни обычно случаются ранней весной и осенью. Ребенка беспокоят боли в верхней половине живота (эпигастрии), возникающие натощак и проходящие после приема пищи. Облегчает боль небольшое количество принятой пищи, а ее обилие, жирная и жареная еда, наоборот, усиливают. Для язвенной болезни характерны ночные боли и связанное с ними нарушение сна. Помимо болей, гастрит и язвенную болезнь сопровождают изжога, отрыжка, тошнота, рвота, расстройства стула (запоры или чередование запоров с поносами). При длительном течении язвенной болезни ребенок теряет в весе, жалуется на повышенную утомляемость, эмоциональную лабильность, потливость, сердцебиения, может снижаться артериальное давление. Диагноз гастрита, гастродуоденита и язвенной болезни подтверждается обследованием (гастродуоденоскопией).
Из осложнений болезни самыми опасными являются кровотечение из язвы и ее прободение (разрушение стенки желудка или кишечника с попаданием их содержимого в брюшную полость). Для кровотечения характерны рвота «кофейной гущей», черный (дегтеобразный) кал, снижение артериального давления с ухудшением общего состояния ребенка (резкая слабость, головокружение, предобморочное состояние). При прободении язвы возникают сильнейшие («кинжальные») боли в животе. Эта ситуация называется - острый живот и требует немедленной хирургической операции. Первая помощь при осложнениях: положить на живот холод не поить и не кормить ребенка, вызвать «скорую помощь».
Лечение гастрита, гастродуоденита, язвенной болезни у ребенка
В лечении гастритов, гастродуоденитов и язвенной болезни большую роль играет соблюдение диеты. Питание ребенка должно быть частым (5-6 раз в день), небольшими порциями. Последний прием пищи производится за 3 часа до сна. При обострении болезни малышу дают жидкую или полужидкую пищу, по мере стихания — пюрированную. Вне обострения ребенка переводят на диетический стол №5 по Певзнеру. Запрещено давать больному слишком горячую или холодную еду, жареные, копченые, острые, жирные блюда, соленья и маринады, устраивать «перекусы» и есть всухомятку. Противопоказаны концентрированные мясные бульоны, свежие хлебобулочные изделия, свежая белокочанная капуста, сухое вино, хурма. В период обострения самой лучшей едой для ребенка служит детское питание (пюре в баночках, каша).
Из медикаментов используют: средства, понижающие кислотность желудочного сока (Альмагель, Маалокс, Фосфолю-гель, Ранитидин, Гистак, Омепразол, Лосек и др.), восстанавливающие слизистую (Де-нол, Вентер, облепиховое масло и масло шиповника, Алцид В, Биогастрон, Флакарбин, Ликви-ритон, Алантон, Холосас и др.), препараты, направленные на уничтожение геликобактера (антибиотики, Трихопол, Мак-мирор и др.), витамины и другие препараты. Назначают также питье минеральной воды, физиотерапию (УВЧ, КВЧ, лечебные промывания и др.), лечебную гимнастику, психотерапию. Показано санаторно-курортное лечение.
Широко используется лечение травами, продукты пчеловодства.
При изжоге: 10 г измельченных корней аира залить 200 г кипятка, прокипятить на водяной бане 15 минут, остудить. Принимать по 1/4 стакана 3 раза в день.
При выраженных болях и изжоге. Смешать 1 часть цветков ромашки и по 5 частей цветков календулы и листьев мать-и-мачехи. 1 ч. л. смеси залить стаканом кипятка, настоять, процедить. Принимать по 1 ч. л.- 1 ст. л. 3 раза в день за 15-20 минут до еды.
Для восстановления слизистой. Взять в равной пропорции семя льна, корни солодки, цветки липы. Залить 1 ст. л. смеси 1 стаканом кипятка, кипятить на малом огне 5-7 минут, настоять 8 часов. Процедить. Пить по 1 /4-1 стакану 2-3 раза в день.
Для восстановления слизистой. Смешать по 2 части цветков ромашки и плодов фенхеля, 5 частей корня алтея. 2 ст. л. смеси залить стаканом кипятка, кипятить на водяной бане 30 минут, охладить, процедить. Принимать по 1 /2-1 стакану 3 раза в день за 30 минут до еды.
При повышенной возбудимости ребенка. Взять в равных частях траву зверобоя и пустырника, 10 г измельченных корней аира залить 200 г кипятка, прокипятить на водяной бане 15 минут, остудить. Принимать по 1 /4-1/2 стакана 3 раза в день.
Компот из облепихи. 3 ст. л. плодов облепихи залить 500 мл горячей воды, прокипятить 15 минут на слабом огне, настоять, процедить. Пить как чай за 20—30 минут до еды или утром натощак.
Сок алоэ принимать по 1 -2 ч. л. 2 раза в день за 30 минут до еды.
При гастрите со сниженной кислотностью показаны травы, способствующие выработке желудочного сока: листья подорожника, корень одуванчика, корень девясила, трава полыни горькой, золототысячника и др.
Сок капусты белокочанной или черной смородины (свежевыжатый) пить в теплом виде по 1/2 стакана 2—3 раза в день за час до еды.
Смешать в равных частях цветки ромашки, траву полыни, листья шалфея. 1 ст. л. смеси залить 1 стаканом кипятка, настоять 20 минут в темном месте, процедить. Принимать по 1 /4 стакана 3 раза в день за 30 минут до еды. Подобным образом можно приготовить и употреблять смесь из 3 частей корней одуванчика и 1 части плодов фенхеля.Бронхоспазм у детей. Лечение бронхоспазма у детей
01.01.13 | Раздел: Заболевания детей
 Бронхоспазм — резкое сужение бронхов с затруднением дыхания — характерное проявление приступа бронхиальной астмы.
Признаки бронхоспазма
Ребенок ощущает нехватку воздуха, тяжесть и заложенность в груди, страх.
Шумное дыхание больного слышно на расстоянии. Выдох удлинен, сопровождается свистом.
Появляется сухой мучительный, надсадный кашель с трудно отходящей, густой «стекловидной» мокротой или без мокроты.
Ребенок сидит молча, опираясь на руки, его плечи приподняты и сдвинуты вперед, голова втянута, на лице испуг.
Бледность, синева под глазами. В акте дыхания участвуют мышцы шеи, живота. Наблюдается втягивание межреберных промежутков, крыльев носа.
При помощи фонендоскопа врач может услышать в легких сухие свистящие хрипы на выдохе.
Предвестники бронхоспазма
Родители ребенка, страдающего бронхоспазмом, обычно хорошо знают и чувствуют предстоящий приступ и, уловив этот момент, могут оказать ребенку помощь, еще до начала спазма, предупредив его наступление или существенно облегчив течение. Приступу могут предшествовать изменение настроения, беспокойство, кашель, упорное чихание и жидкие выделения из носа, пробуждение среди ночи, ощущение заложенности в груди и нехватки воздуха. Если ребенок пользуется прибором пикфлуометром, то перед приступом наблюдается снижение показателей эффективности дыхания.
Тактика поведения при приступе бронхоспазма
Не нервничайте, возьмите себя в руки и постарайтесь успокоить ребенка, отвлечь его внимание от приступа.
По возможности устраните действие аллергена (контакт с кошкой, пылью, пыльцой, и т. д.). Если приступ вызван пищей, дайте ребенку активированный уголь или энтегнин (полифепам) из расчета 1 таблетка на 10 кг веса ребенка. При возникновении реакции на пыльцу растений или пыль закройте окна, выведите ребенка из пыльного помещения, умойте его, прополощите ему рот и горло, промойте нос (если это возможно).
Посадите ребенка или придайте ему полусидячее положение. Расстегните тесную одежду. Откройте окно, если у ребенка нет аллергии на пыльцу. В начале приступа также эффективна горячая ножная ванна.
Примените бронхорасширяющее лекарство: сальбутамол или вентолин в ингаляторе. Желательно использовать спейсор или небулайзер (подробно про ингаляторы будет рассказано в главе «Бронхиальная астма»). При отсутствии ингалятора дайте ребенку эуфиллин в возрастной дозе.
Дайте ребенку теплое питье. Можно дополнительно использовать лекарства, улучшающие отток мокроты (лазолван, амброксол, АЦЦ, эреспал).
Вызовите «скорую помощь», если после всех вышеперечисленных мер приступ не будет устранен в течение часа.
Чего нельзя делать во время приступа?
Усугублять аллергическую реакцию: растирать ребенка пахучим веществами (скипидаром, аромамаслами, бальзамами), ставить горчичники, давать травы, мед и продукты пчеловодства (прополис, пыльцу и др.).
Использовать лекарства, подавляющие кашель (либексин, синекод, глаувент и др.). Противопоказаны также антигистаминные препараты первого поколения (супрастин, тавегил, димедрол, пипольфен), так как они ухудшают отхождение мокроты, и успокаивающие средства.
Если ребенок постоянно получает базисную терапию бронхиальной астмы ингаляторами Интал, Тайлед или гормональными средствами, имейте в виду, что они не снимают приступы. Это средства для профилактики спазмов. Во время приступа может помочь только бронхорасширяющи препарат.
Как быть после приступа?
О том, что приступ прекратился, свидетельствует отсутствие одышки: дыхание становится ровным, бесшумным, нормальной частоты, дополнительные мышцы и крылья носа перестают участвовать в акте дыхания. Ребенок успокаивается, кашель становится влажным (отходит мокрота). Некоторое время после приступа нужно наблюдать за ребенком, потому что бронхоспазм может повториться. Продолжайте лечение бронхорасширяющими препаратами в день приступа и на следующий день, но не злоупотребляйте ими. Подобные средства можно использовать не чаще чем 4 раза в день. В послеприступном периоде показаны отхаркивающие средства (амброксол, лазолван, бромгексин, эреспал и др.), обильное питье (минеральная вода, чай). Способствует отхождению мокроты перкуссионный массаж: положите ребенка животом к себе на колени, чтобы голова и ноги свешивались вниз, и легко поколачивайте ребром ладони по грудной клетке малыша.
Если приступ возник впервые, в ближайшее время покажите ребенка врачу-аллергологу или пульмонологу. Также консультация специалиста необходима для коррекции лечения, если у больного астмой участились приступы.
Бронхоспазм — резкое сужение бронхов с затруднением дыхания — характерное проявление приступа бронхиальной астмы.
Признаки бронхоспазма
Ребенок ощущает нехватку воздуха, тяжесть и заложенность в груди, страх.
Шумное дыхание больного слышно на расстоянии. Выдох удлинен, сопровождается свистом.
Появляется сухой мучительный, надсадный кашель с трудно отходящей, густой «стекловидной» мокротой или без мокроты.
Ребенок сидит молча, опираясь на руки, его плечи приподняты и сдвинуты вперед, голова втянута, на лице испуг.
Бледность, синева под глазами. В акте дыхания участвуют мышцы шеи, живота. Наблюдается втягивание межреберных промежутков, крыльев носа.
При помощи фонендоскопа врач может услышать в легких сухие свистящие хрипы на выдохе.
Предвестники бронхоспазма
Родители ребенка, страдающего бронхоспазмом, обычно хорошо знают и чувствуют предстоящий приступ и, уловив этот момент, могут оказать ребенку помощь, еще до начала спазма, предупредив его наступление или существенно облегчив течение. Приступу могут предшествовать изменение настроения, беспокойство, кашель, упорное чихание и жидкие выделения из носа, пробуждение среди ночи, ощущение заложенности в груди и нехватки воздуха. Если ребенок пользуется прибором пикфлуометром, то перед приступом наблюдается снижение показателей эффективности дыхания.
Тактика поведения при приступе бронхоспазма
Не нервничайте, возьмите себя в руки и постарайтесь успокоить ребенка, отвлечь его внимание от приступа.
По возможности устраните действие аллергена (контакт с кошкой, пылью, пыльцой, и т. д.). Если приступ вызван пищей, дайте ребенку активированный уголь или энтегнин (полифепам) из расчета 1 таблетка на 10 кг веса ребенка. При возникновении реакции на пыльцу растений или пыль закройте окна, выведите ребенка из пыльного помещения, умойте его, прополощите ему рот и горло, промойте нос (если это возможно).
Посадите ребенка или придайте ему полусидячее положение. Расстегните тесную одежду. Откройте окно, если у ребенка нет аллергии на пыльцу. В начале приступа также эффективна горячая ножная ванна.
Примените бронхорасширяющее лекарство: сальбутамол или вентолин в ингаляторе. Желательно использовать спейсор или небулайзер (подробно про ингаляторы будет рассказано в главе «Бронхиальная астма»). При отсутствии ингалятора дайте ребенку эуфиллин в возрастной дозе.
Дайте ребенку теплое питье. Можно дополнительно использовать лекарства, улучшающие отток мокроты (лазолван, амброксол, АЦЦ, эреспал).
Вызовите «скорую помощь», если после всех вышеперечисленных мер приступ не будет устранен в течение часа.
Чего нельзя делать во время приступа?
Усугублять аллергическую реакцию: растирать ребенка пахучим веществами (скипидаром, аромамаслами, бальзамами), ставить горчичники, давать травы, мед и продукты пчеловодства (прополис, пыльцу и др.).
Использовать лекарства, подавляющие кашель (либексин, синекод, глаувент и др.). Противопоказаны также антигистаминные препараты первого поколения (супрастин, тавегил, димедрол, пипольфен), так как они ухудшают отхождение мокроты, и успокаивающие средства.
Если ребенок постоянно получает базисную терапию бронхиальной астмы ингаляторами Интал, Тайлед или гормональными средствами, имейте в виду, что они не снимают приступы. Это средства для профилактики спазмов. Во время приступа может помочь только бронхорасширяющи препарат.
Как быть после приступа?
О том, что приступ прекратился, свидетельствует отсутствие одышки: дыхание становится ровным, бесшумным, нормальной частоты, дополнительные мышцы и крылья носа перестают участвовать в акте дыхания. Ребенок успокаивается, кашель становится влажным (отходит мокрота). Некоторое время после приступа нужно наблюдать за ребенком, потому что бронхоспазм может повториться. Продолжайте лечение бронхорасширяющими препаратами в день приступа и на следующий день, но не злоупотребляйте ими. Подобные средства можно использовать не чаще чем 4 раза в день. В послеприступном периоде показаны отхаркивающие средства (амброксол, лазолван, бромгексин, эреспал и др.), обильное питье (минеральная вода, чай). Способствует отхождению мокроты перкуссионный массаж: положите ребенка животом к себе на колени, чтобы голова и ноги свешивались вниз, и легко поколачивайте ребром ладони по грудной клетке малыша.
Если приступ возник впервые, в ближайшее время покажите ребенка врачу-аллергологу или пульмонологу. Также консультация специалиста необходима для коррекции лечения, если у больного астмой участились приступы.Дистрофия у детей
01.01.13 | Раздел: Заболевания детей
 Дистрофия в виде тучности встречается нечасто. Обычно она возникает в результате перекармливания и при некоторых заболеваниях желез внутренней секреции. Такие дети очень бледны, у них рыхлые, пастозные ткани; они малоподвижны, часто болеют и плохо переносят заболевания. Своевременное предупреждение развития гипотрофии имеет очень большое значение, так как эти дети в связи с пониженным иммунитетом чаще болеют, заболевания у них протекают тяжелее, сопровождаясь гнойными и септическими осложнениями. В зависимости от нарушения питания различают гипотрофию I, II и III степени (атрофия). Причинами гипотрофии могут быть качественно или количественно неправильное вскармливание, острые и хронические заболевания, а также дефекты ухода и режима. Недоедание может быть вызвано недостатком молока у матери или плохим состоянием ребенка в первые недели жизни, в связи с чем он вяло сосет грудь.
Качественно неполноценное питание иногда имеет место при искусственном вскармливании, когда ребенку дают сильно разбавленное водой молоко, а также при длительном кормлении грудью без своевременного прикорма, при преимущественно мучнистом питании (каши) или недостатке витаминов в пище. Повторные острые желудочно-кишечные заболевания, грипп, пневмония и хронические инфекции (хроническая дизентерия, туберкулезная интоксикация) нередко приводят к развитию гипотрофии у ребенка. Плохой уход и отсутствие режима также могут вызвать гипотрофию. Опрелости, гнойничковые заболевания кожи, охлаждение или перегревание, недостаточное проветривание комнаты, отсутствие прогулок, правильного чередования сна, бодрствования и питания, монотонная жизнь без радостных эмоций снижают тонус организма ребенка, у него понижается аппетит, ухудшается переваривание пищи.
При гипотрофии I степени уменьшен подкожножировой слой, в первую очередь на животе. Тургор тканей и мышц снижен. Задержки роста не отмечается, самочувствие обычно не нарушается. Состояние гипотрофии I степени может остаться незамеченным, если ребенка нерегулярно взвешивают и осматривают. Детей, страдающих гипотрофией I степени, легко вывести из такого состояния. К этому необходимо стремиться, так как даже при небольшом расстройстве питания снижается сопротивляемость организма, понижается деятельность органов пищеварения и печени. Если своевременно не приняты меры, состояние ребенка ухудшается и может развиться более тяжелая степень гипотрофии.
Дистрофия в виде тучности встречается нечасто. Обычно она возникает в результате перекармливания и при некоторых заболеваниях желез внутренней секреции. Такие дети очень бледны, у них рыхлые, пастозные ткани; они малоподвижны, часто болеют и плохо переносят заболевания. Своевременное предупреждение развития гипотрофии имеет очень большое значение, так как эти дети в связи с пониженным иммунитетом чаще болеют, заболевания у них протекают тяжелее, сопровождаясь гнойными и септическими осложнениями. В зависимости от нарушения питания различают гипотрофию I, II и III степени (атрофия). Причинами гипотрофии могут быть качественно или количественно неправильное вскармливание, острые и хронические заболевания, а также дефекты ухода и режима. Недоедание может быть вызвано недостатком молока у матери или плохим состоянием ребенка в первые недели жизни, в связи с чем он вяло сосет грудь.
Качественно неполноценное питание иногда имеет место при искусственном вскармливании, когда ребенку дают сильно разбавленное водой молоко, а также при длительном кормлении грудью без своевременного прикорма, при преимущественно мучнистом питании (каши) или недостатке витаминов в пище. Повторные острые желудочно-кишечные заболевания, грипп, пневмония и хронические инфекции (хроническая дизентерия, туберкулезная интоксикация) нередко приводят к развитию гипотрофии у ребенка. Плохой уход и отсутствие режима также могут вызвать гипотрофию. Опрелости, гнойничковые заболевания кожи, охлаждение или перегревание, недостаточное проветривание комнаты, отсутствие прогулок, правильного чередования сна, бодрствования и питания, монотонная жизнь без радостных эмоций снижают тонус организма ребенка, у него понижается аппетит, ухудшается переваривание пищи.
При гипотрофии I степени уменьшен подкожножировой слой, в первую очередь на животе. Тургор тканей и мышц снижен. Задержки роста не отмечается, самочувствие обычно не нарушается. Состояние гипотрофии I степени может остаться незамеченным, если ребенка нерегулярно взвешивают и осматривают. Детей, страдающих гипотрофией I степени, легко вывести из такого состояния. К этому необходимо стремиться, так как даже при небольшом расстройстве питания снижается сопротивляемость организма, понижается деятельность органов пищеварения и печени. Если своевременно не приняты меры, состояние ребенка ухудшается и может развиться более тяжелая степень гипотрофии.Игротерапия
31.12.12 | Раздел: Заболевания детей
 Игротерапия - идеальное средство от детских неврозов. Неврозами чаще страдают дети дошкольного и младшего школьного возраста. Невроз возникает под влиянием жизненных событий, которые оказали на ребёнка отрицательное, травмирующее воздействие. Появление неврозов связано с поступлением в детский сад, в школу, с не сложившимися отношениями ребёнка со сверстниками, учителями, воспитателями.
Невроз возникает из-за неправильного подхода к воспитанию ребёнка в семье. Например, родители предъявляют слишком завышенные требования к ребёнку, в процессе общения неласковы, раздражены, часто кричат, нервозны, требуют от него исполнения любых мелочей, например, чтобы у него всегда было свежее дыхание, но ведь это ребенок и он пока еще не умеет во всем следить за собой. Также оба родителя могут предъявлять контрастные требования к ребёнку, либо постоянно беспокоятся о нём, имея необоснованные опасения. Такой ребёнок чувствует себя нелюбимым, а в окружающем мире видит угрозу. Он боится попадать в новые незнакомые ситуации, опасаясь последствий своего поведения.
Польза игротерапии:
Игротерапия - идеальное средство от детских неврозов. Неврозами чаще страдают дети дошкольного и младшего школьного возраста. Невроз возникает под влиянием жизненных событий, которые оказали на ребёнка отрицательное, травмирующее воздействие. Появление неврозов связано с поступлением в детский сад, в школу, с не сложившимися отношениями ребёнка со сверстниками, учителями, воспитателями.
Невроз возникает из-за неправильного подхода к воспитанию ребёнка в семье. Например, родители предъявляют слишком завышенные требования к ребёнку, в процессе общения неласковы, раздражены, часто кричат, нервозны, требуют от него исполнения любых мелочей, например, чтобы у него всегда было свежее дыхание, но ведь это ребенок и он пока еще не умеет во всем следить за собой. Также оба родителя могут предъявлять контрастные требования к ребёнку, либо постоянно беспокоятся о нём, имея необоснованные опасения. Такой ребёнок чувствует себя нелюбимым, а в окружающем мире видит угрозу. Он боится попадать в новые незнакомые ситуации, опасаясь последствий своего поведения.
Польза игротерапии:
 Игротерапия
Одним из методов коррекции неврозов у детей является игротерапия. В игре ребёнок может без ограничений и, не задумываясь, выразить свои фантазии, переживания, эмоции. Он может их отразить в глине, песке, игрушках и получить от этого удовольствие. Игра служит для ребёнка с неврозом разрядкой своих подавленных эмоций. С помощью игры он учится самовыражению, умению принимать решения и действовать спонтанно.
Постепенно ребёнок становится уверенней в себе, перестаёт сомневаться, бояться критики и наказаний. Игротерапия помогает разрешить внутренний конфликт ребёнка с неврозом, способствует изменению чувств и установок в сторону позитивного принятия себя и окружающего мира.
Игротерапия
Одним из методов коррекции неврозов у детей является игротерапия. В игре ребёнок может без ограничений и, не задумываясь, выразить свои фантазии, переживания, эмоции. Он может их отразить в глине, песке, игрушках и получить от этого удовольствие. Игра служит для ребёнка с неврозом разрядкой своих подавленных эмоций. С помощью игры он учится самовыражению, умению принимать решения и действовать спонтанно.
Постепенно ребёнок становится уверенней в себе, перестаёт сомневаться, бояться критики и наказаний. Игротерапия помогает разрешить внутренний конфликт ребёнка с неврозом, способствует изменению чувств и установок в сторону позитивного принятия себя и окружающего мира.Симптомы рахита
29.12.12 | Раздел: Заболевания детей
 Когда дети начинают ходить, у больных развиваются варусные или вальгусные деформации голеней. Нередко возникают утолщения эпифизов предплечий и голеней. Характерные изменения, сопровождающиеся значительной гипотонией, наблюдаются в мышечном и связочном аппарате. Особенно выражена слабость мышц в области ягодиц, нижних конечностей, спины и живота. Вследствие гипотонии мышц живота и атонии кишечника развивается большой, так называемый лягушачий живот. Слабость связочного аппарата приводит к выраженной разболтанности суставов. Для рахита характерна задержка развития движений. Дети позже начинают держать голову, сидеть, стоять и самостоятельно ходить, у них позднее прорезываются зубы. Деформация грудной клетки, мышечная гипотония приводят к заметным нарушениям дыхательной функции. Нарушение дыхательной функции, мышечная гипотония значительно снижают активность внесердечных факторов кровообращения и в сочетании со сложными сдвигами обменных процессов приводят к выраженным изменениям сердечно-сосудистой системы. Нередко изменяются моторная и секреторная функции кишечника, что приводит к диспепсическим нарушениям. Период реконвалесценции характеризуется ослаблением, а затем и обратным развитием симптомов. Исчезают симптомы поражения нервной системы, уплотняются кости, прорезываются зубы, восстанавливаются статические и двигательные функции. При рахите I степени (легкая форма) отмечаются отдельные слабовыраженные признаки рахита со стороны нервной системы и костной ткани; потливость, беспокойство, небольшое размягчение костей черепа, слабовыраженные «четки». При рахите II степени (форма средней тяжести) имеются умеренно выраженные нарушения нервной, костной, мышечной и кроветворной систем; заболевание может сопровождаться увеличением печени, селезенки, а также умеренной анемией. Заметно нарушается общее состояние ребенка, появляются функциональные нарушения со стороны органов дыхания, сердечно-сосудистой системы и желудочно-кишечного тракта. При рахите III степени (тяжелая форма) проявляются значительные нарушения со стороны нервной системы: резкая заторможенность, мышечная гипотония, разболтанность суставов, двигательные функции плохо развиты. Отмечаются деформации костей, значительное увеличение печени и селезенки, функциональные нарушения сердечно-сосудистой и кроветворной систем, органов дыхания, желудочно-кишечного тракта. Определение характера течения заболевания очень важно для правильного назначения лечения.
Когда дети начинают ходить, у больных развиваются варусные или вальгусные деформации голеней. Нередко возникают утолщения эпифизов предплечий и голеней. Характерные изменения, сопровождающиеся значительной гипотонией, наблюдаются в мышечном и связочном аппарате. Особенно выражена слабость мышц в области ягодиц, нижних конечностей, спины и живота. Вследствие гипотонии мышц живота и атонии кишечника развивается большой, так называемый лягушачий живот. Слабость связочного аппарата приводит к выраженной разболтанности суставов. Для рахита характерна задержка развития движений. Дети позже начинают держать голову, сидеть, стоять и самостоятельно ходить, у них позднее прорезываются зубы. Деформация грудной клетки, мышечная гипотония приводят к заметным нарушениям дыхательной функции. Нарушение дыхательной функции, мышечная гипотония значительно снижают активность внесердечных факторов кровообращения и в сочетании со сложными сдвигами обменных процессов приводят к выраженным изменениям сердечно-сосудистой системы. Нередко изменяются моторная и секреторная функции кишечника, что приводит к диспепсическим нарушениям. Период реконвалесценции характеризуется ослаблением, а затем и обратным развитием симптомов. Исчезают симптомы поражения нервной системы, уплотняются кости, прорезываются зубы, восстанавливаются статические и двигательные функции. При рахите I степени (легкая форма) отмечаются отдельные слабовыраженные признаки рахита со стороны нервной системы и костной ткани; потливость, беспокойство, небольшое размягчение костей черепа, слабовыраженные «четки». При рахите II степени (форма средней тяжести) имеются умеренно выраженные нарушения нервной, костной, мышечной и кроветворной систем; заболевание может сопровождаться увеличением печени, селезенки, а также умеренной анемией. Заметно нарушается общее состояние ребенка, появляются функциональные нарушения со стороны органов дыхания, сердечно-сосудистой системы и желудочно-кишечного тракта. При рахите III степени (тяжелая форма) проявляются значительные нарушения со стороны нервной системы: резкая заторможенность, мышечная гипотония, разболтанность суставов, двигательные функции плохо развиты. Отмечаются деформации костей, значительное увеличение печени и селезенки, функциональные нарушения сердечно-сосудистой и кроветворной систем, органов дыхания, желудочно-кишечного тракта. Определение характера течения заболевания очень важно для правильного назначения лечения.Острое течение рахита
28.12.12 | Раздел: Заболевания детей
 Острое течение рахита наблюдается чаще в первом полугодии жизни, особенно у недоношенных и у детей с быстро увеличивающейся массой тела. Острое течение характеризуется быстрым нарастанием симптомов, резко выраженными нервными явлениями и преобладанием процессов размягчения костей над процессами остеоидной гиперплазии, а также выраженным отклонением от нормы биохимических показателей крови (уменьшение фосфора, повышение щелочной фосфатазы). При остром течении начальный период быстро переходит в период разгара. Подострое течение рахита характеризуется медленным развитием заболевания, развитием преимущественно симптомов остеоидной гиперплазии; лобные и теменные бугры, «четки» на ребрах, утолщение эпифизов трубчатых костей, мышечная гипотония, анемия. Подострое течение отмечается у детей с гипотрофией, а также при развитии рахита во втором полугодии жизни ребенка, когда он получал витамин B в недостаточном количестве. Рецидивирующее течение рахита — смена периодов улучшения и ухудшения — может быть связано с изменениями условий внешней среды, наличием повторных заболеваний, недостаточным пользованием свежим воздухом, нерациональным питанием, В лечении рахита применяется комплекс мероприятий, направленных на устранение причины заболевания, гиповитаминоза и сопутствующих нарушений ряда органов и систем. Сложность и неясность многих сторон патогенеза рахита создают определенные трудности в обосновании лечебного действия физических упражнений. В условиях физических нагрузок жировой и углеводный обмен компенсаторно переключается на накопление и утилизацию янтарной кислоты, что в определенной степени препятствует снижению макроэргических веществ к мышцам. Нарушение баланса фосфора и кальция в сыворотке крови при физических нагрузках менее выражено. Лечебная гимнастика и массаж оказывают нормализующее влияние на нарушенные обменные процессы. Известно благоприятное влияние лечебной физической культуры на углеводный, белковый, жировой и минеральный обмен. При этом восстанавливается баланс основных нервных процессов, что улучшает замыкательную функцию коры головного мозга, облегчает образование новых связей. Улучшаются обменные процессы в скелетных мышцах, повышается их сократительная способность, уменьшается гипотония.
Острое течение рахита наблюдается чаще в первом полугодии жизни, особенно у недоношенных и у детей с быстро увеличивающейся массой тела. Острое течение характеризуется быстрым нарастанием симптомов, резко выраженными нервными явлениями и преобладанием процессов размягчения костей над процессами остеоидной гиперплазии, а также выраженным отклонением от нормы биохимических показателей крови (уменьшение фосфора, повышение щелочной фосфатазы). При остром течении начальный период быстро переходит в период разгара. Подострое течение рахита характеризуется медленным развитием заболевания, развитием преимущественно симптомов остеоидной гиперплазии; лобные и теменные бугры, «четки» на ребрах, утолщение эпифизов трубчатых костей, мышечная гипотония, анемия. Подострое течение отмечается у детей с гипотрофией, а также при развитии рахита во втором полугодии жизни ребенка, когда он получал витамин B в недостаточном количестве. Рецидивирующее течение рахита — смена периодов улучшения и ухудшения — может быть связано с изменениями условий внешней среды, наличием повторных заболеваний, недостаточным пользованием свежим воздухом, нерациональным питанием, В лечении рахита применяется комплекс мероприятий, направленных на устранение причины заболевания, гиповитаминоза и сопутствующих нарушений ряда органов и систем. Сложность и неясность многих сторон патогенеза рахита создают определенные трудности в обосновании лечебного действия физических упражнений. В условиях физических нагрузок жировой и углеводный обмен компенсаторно переключается на накопление и утилизацию янтарной кислоты, что в определенной степени препятствует снижению макроэргических веществ к мышцам. Нарушение баланса фосфора и кальция в сыворотке крови при физических нагрузках менее выражено. Лечебная гимнастика и массаж оказывают нормализующее влияние на нарушенные обменные процессы. Известно благоприятное влияние лечебной физической культуры на углеводный, белковый, жировой и минеральный обмен. При этом восстанавливается баланс основных нервных процессов, что улучшает замыкательную функцию коры головного мозга, облегчает образование новых связей. Улучшаются обменные процессы в скелетных мышцах, повышается их сократительная способность, уменьшается гипотония.Здоровье и развитие ребенка дошкольного возраста
22.12.12 | Раздел: Заболевания детей
 На сегодняшний день вырастить здорового ребёнка под силу каждому человеку. Здоровье своего ребёнка стоит на первом месте у каждого родителя. Медицинское наблюдение необходимо не только тем детям, которые родились с небольшими отклонениями, но и тем, которые были изначально здоровыми. Вести медицинское наблюдение необходимо над детьми как раннего развития, так и дошкольного возраста. Родители обязаны быть первыми помощниками при тех или иных проблемах, которые возникают у их ребёнка. А для этого они должны знать те особенности, которые имеются у наших детей. Это нужно, чтобы при любом экстренном случае оказаться рядом и принять верное решение в борьбе против той или иной болезни.
Влияние окружающей среды, природные катастрофы, неблагоприятные условия для жизни ребёнка в семье или в других воспитательных центрах - всё это может повлиять на нормальный рост и развитие вашего чада.
Здоровье и развитие ребенка от года до двух
В период от одного года до полутора ребёнок становится небольшим исследователем. Все окружающие вещи становятся ему очень интересными. Прежде чем «принять» что-либо или нет, он будет досконально изучать ту или иную вещь. Ребёнок берёт предмет в руку, играет им, бросает на пол. Всё это имеет огромное значение для ребёнка: как падает предмет, какой звук он издаёт и т.д.
Здоровье и развитие ребенка от 3 до 7 лет
На сегодняшний день вырастить здорового ребёнка под силу каждому человеку. Здоровье своего ребёнка стоит на первом месте у каждого родителя. Медицинское наблюдение необходимо не только тем детям, которые родились с небольшими отклонениями, но и тем, которые были изначально здоровыми. Вести медицинское наблюдение необходимо над детьми как раннего развития, так и дошкольного возраста. Родители обязаны быть первыми помощниками при тех или иных проблемах, которые возникают у их ребёнка. А для этого они должны знать те особенности, которые имеются у наших детей. Это нужно, чтобы при любом экстренном случае оказаться рядом и принять верное решение в борьбе против той или иной болезни.
Влияние окружающей среды, природные катастрофы, неблагоприятные условия для жизни ребёнка в семье или в других воспитательных центрах - всё это может повлиять на нормальный рост и развитие вашего чада.
Здоровье и развитие ребенка от года до двух
В период от одного года до полутора ребёнок становится небольшим исследователем. Все окружающие вещи становятся ему очень интересными. Прежде чем «принять» что-либо или нет, он будет досконально изучать ту или иную вещь. Ребёнок берёт предмет в руку, играет им, бросает на пол. Всё это имеет огромное значение для ребёнка: как падает предмет, какой звук он издаёт и т.д.
Здоровье и развитие ребенка от 3 до 7 лет
 Здоровье Вашего ребенка зависит от Вашей внимательности к нему!
В период от трёх до семи лет мальчики и девочки очень похожи по своим физиологическим параметрам. От одного до пяти лет все размеры и параметры тела ребёнка увеличиваются постепенно. Зависимости от сезонов года в развитии не наблюдается. В среднем за год (от одного до пяти лет) дети поправляются на полтора – два килограмма, а рост увеличивается на четыре – пять сантиметров. Скорость увеличения роста ребёнка изменяется на шестом году его жизни.
На протяжении четырёх лет (от 3 до 6) у ребёнка идёт формирование осанки, а также свода стопы. Скелет в этом возрасте ещё достаточно эластичен и любая ненужная для ребёнка нагрузка может привести к дальнейшему неправильному развитию позвоночника. При неправильном выборе обуви у ребёнка может развиться плоскостопие.
Чтобы повысить выносливость и укрепить здоровье ваших детей, необходимо включить в дневное расписание обязательные прогулки и бывать на свежем воздухе с ними в течение нескольких часов в день. В противном случае иммунитет ребенка может быть ослаблен, он будет подвержен простудным заболеваниям, могут воспалиться аденоиды. Для снятия усталости и формирования правильной осанки детям рекомендуется делать небольшое количество физических упражнений.
Здоровье ребёнка зависит в первую очередь от нас. Растите здоровое потомство!
Здоровье Вашего ребенка зависит от Вашей внимательности к нему!
В период от трёх до семи лет мальчики и девочки очень похожи по своим физиологическим параметрам. От одного до пяти лет все размеры и параметры тела ребёнка увеличиваются постепенно. Зависимости от сезонов года в развитии не наблюдается. В среднем за год (от одного до пяти лет) дети поправляются на полтора – два килограмма, а рост увеличивается на четыре – пять сантиметров. Скорость увеличения роста ребёнка изменяется на шестом году его жизни.
На протяжении четырёх лет (от 3 до 6) у ребёнка идёт формирование осанки, а также свода стопы. Скелет в этом возрасте ещё достаточно эластичен и любая ненужная для ребёнка нагрузка может привести к дальнейшему неправильному развитию позвоночника. При неправильном выборе обуви у ребёнка может развиться плоскостопие.
Чтобы повысить выносливость и укрепить здоровье ваших детей, необходимо включить в дневное расписание обязательные прогулки и бывать на свежем воздухе с ними в течение нескольких часов в день. В противном случае иммунитет ребенка может быть ослаблен, он будет подвержен простудным заболеваниям, могут воспалиться аденоиды. Для снятия усталости и формирования правильной осанки детям рекомендуется делать небольшое количество физических упражнений.
Здоровье ребёнка зависит в первую очередь от нас. Растите здоровое потомство!Колит у ребенка. Лечение
20.12.12 | Раздел: Заболевания детей
 Колит — заболевание, возникающее в результате воспалительно-дистрофических изменений в толстой кишке.
Колит — заболевание, возникающее в результате воспалительно-дистрофических изменений в толстой кишке.Воспалительный процесс может быть ограниченным или распространенным на несколько сегментов. Наиболее часто поражается дистальный отдел толстой кишки (проктит) или прямая и сигмовидная кишки (проктосигмондит).
Различают острый и хронический колит. Наиболее часто встречается колит неинфекционный, колит острый язвенный, колит спастический (синдром раздраженного кишечника), хронический неинфекционный колит, колит язвенный. Большую группу колитов составляют инфекционные колиты (дизентерия и др.).<!--more-->
Острый неинфекционный колит
Острый неинфекционный колит — наиболее часто встречающееся заболевание. Основными причинами колита у детей являются патогенные агенты, поступающие с пищей, индивидуальная идеосникрозия к некоторым компонентам пищи. Часто заболевание связано с употреблением недоброкачественной пищи. Заболевание чаще встречается у детей старшего возраста.
Основными симптомами являются общее недомогание, боли в животе, тошнота, жидкий стул. Боли возникают в результате кишечного спазма и локализуются в подвздошной области. Больные ощущают давление в области прямой кишки. Стул — частый, каловые массы — зловонные, затем утрачивают каловый характер, постепенно замещаются слизью с кровью.
При обследовании ребенка обращается внимание на бледность, снижение тургора тканей при обезвоживании. Язык сухой, обложен. Резко выражен метеоризм. Сухость во рту. Развивается гипотермия, черты лица заостряются, выделяется мало мочи.
основывается на анамнезе, обследовании больного, проведении ректороманоскопии, при которой обнаруживается отек слизистой оболочки толстого кишечника. Обычно она разрыхлена, полнокровна, покрыта слизью и гноем.
Лечение колита у детей.
Проводится промывание желудка, назначение слабительного. Назначается щадящая диета, состоящая из чая без сахара, рисового отвара, слизистых супов, протертых каш. При наличии болевого синдрома назначают симптоматические средства.
Хронический колит
Хронический колит представляет собой полиэтиологическое заболевание, характеризующееся воспалительно-дистрофическими процессами в толстом кишечнике. Чаще заболевание наблюдается у детей школьного возраста.
Причиной заболевания часто являются острые инфекционные колиты (дизентерия, сальмонеллез и др.), недостаточно адекватное лечение глистной инвазии, однообразное нерегулярное питание. Развитию заболевания могут способствовать хронические очаги инфекции. Обычно острые кишечные инфекции вызывают дегенеративные изменения в слизистой оболочке и нервно-мышечном аппарате кишечной стенки, которые являются основой последующего развития хронического небактериального воспалительного процесса в толстой кишке.
Основными симптомами являются боли в животе ноющего характера, усиливающиеся после приема пищи и уменьшающиеся после дефекации, и нарушения стула. Стул обычно скудный, частый, со слизью, нередко бывает после еды, иногда развиваются и запоры. Появляются неприятный вкус во рту, отрыжка. При пальпации живота отмечается болезненность по ходу толстого кишечника. Интенсивность болевого синдрома снижается после отхождения газов. Нарушения стула: диарея, запор или их чередование, — сопровождаются ухудшением состояния. При поражении верхних отделов толстой кишки стул остается нормальным, при развитии проктосигмондита — скудный. При развитии запоров отмечаются боли по типу кишечной колики. Стул может иметь вид овечьего кала с наличием большого количества слизи.
Для уточнения диагноза используются бактериологическое, рентгенологическое исследования толстой кишки.
Бактериологическое исследование кала определяет снижение нормальной флоры кишечника, сопровождающееся нарушением его функциональных свойств. На этом фоне возрастает число условно-патогенных бактерий — протея, стафилококков, кандид.
При рентгенологическом исследовании определяются спастически суженные участки толстой кишки.
При эндоскопическом исследовании определяются отек, зоны гиперемии и атрофические изменения слизистой оболочки толстого кишечника. Возможно наличие эрозивных участков.
При копрологическом исследовании определяются патологические примеси в кале: кровь, слизь, гной.
Лечение хронического колита
В период обострения назначается механически и химически щадящая диета: белые сухари, некрепкие бульоны с добавлением слизистых отваров, паровые блюда из рубленого мяса, каши, яйца всмятку, омлеты, кисели. В случае улучшения состояния диета расширяется, и разрешаются овощи и фрукты. При склонности к запорам в диету вводятся свекла, морковь, сливовый, абрикосовый соки, яблоки, хлеб с повышенным содержанием отрубей. При чередовании поносов и запоров назначаются молочные пшеничные отруби в дозе 1 ч. л. 3 раза в день. Назначаются и минеральные воды («Ессентуки» № 17) по 1/3—1/2 стакана перед едой.
При наличии жидкого стула назначаются вяжущие средства, особенно показаны отвары трав, включающие ромашку, зверобой, кору дуба, граната. Рекомендуется курс длительностью 1 месяц по 1 ч. л. 5—6 раз в день. Каждые 10 дней травы меняются.
С целью восстановления проницаемости клеточных мембран, стимуляции нормальной микрофлоры назначаются витамины С и группы В курсом по 10—15 дней.
Неспецифический язвенный колит
Неспецифический язвенный колит представляет собой неинфекционное воспалительное заболевание с хроническим течением и с некротическим поражением слизистой оболочки ободочной и прямой кишок.
Причины неинфекционного язвенного колита точно не установлены, существуют иммунная, инфекционная, аллергическая теории. Вероятнее всего, в основе заболевания лежит изменение иммунно-аллергической реакции организма, особенно толстого кишечника, к различным инфекционным, пищевым, психотравмирующим и другим воздействиям. В последние годы аутоиммунная теория получает все больше подтверждений.
Согласно ей считается, что в возникновении неспецифического язвенного колита имеет значение фактор выработки антител клеточным белкам в патологически измененной толстой кишке, что вызывает взаимодействие между антигенами, в качестве которых в этой реакции выступает стенка толстой кишки, и антителами. В результате возникают изменения в различных отделах толстой кишки, формируются некротические язвенные очаги, слизистая оболочка набухает, гиперемируется, изъязвляется, утрачивает свою целостность. Кишечная стенка может перфорироваться. При рубцевании язв возникает деформация толстой кишки.
Классификация.
По течению выделяют следующие формы:
острую;
рецидивирующую;
непрерывную.
В зависимости от локализации процесса различают:
дистальную ограниченную форму;
левостороннюю;
субтотальную;
тотальную.
По степени тяжести выделяются:
легкая форма;
среднетяжелая форма;
тяжелая форма.
По степени активности неспецифический язвенный колит различают:
минимальной активности;
средней активности;
высокой активности.
У детей отмечается многообразие форм заболевания. У большей части детей заболевание начинается постепенно с появления температуры, болей в животе, запоров, у детей раннего возраста имеются признаки интоксикации. При вовлечении в процесс всего толстого кишечника отмечается тяжелое состояние ребенка: высокая температура, боли в животе по ходу толстой кишки, кроваво-слизистый понос, сильная интоксикация.
Подострые и хронические формы протекают с субфебрилитетом, артралгиями, интермитирующими болями в животе, предшествующими дефекации, слабостью. В начале заболевания кал оформлен или кашицеобразный.
При острой форме клиническая картина может быть выражена следующим образом: преобладающим симптомом является жидкий стул с частотой до двенадцати раз в сутки, каловые массы кашицеобразные или водянистые с примесью крови и слизи, гноя; появляются непостоянные боли в животе; могут отмечаться усиление перистальтики, урчание, тенезмы и испражнения с примесью видимой крови.
При неспецифическом язвенном колите у ребенка часто появляются симптомы, не являющиеся характерными для пищеварительной системы:
бледность;
уртикарная сыпь;
узловатая эритема;
конъюнктивит;
иридоциклит;
афтозный стоматит;
немотивированное повышение температуры;
болезненность крупных суставов.
Осложнениями могут быть: анемия, массивные кровотечения, стеноз просвета кишечника с развитием кишечной непроходимости, вторичная кишечная инфекция, перфорация кишечника с развитием перитонита, анемия, поражения суставов.
При объективном исследовании отмечаются бледность, потеря в весе, признаки авитаминоза, болезненность по ходу толстого кишечника, увеличение печени. Характерными являются эмоциональная лабильность, угнетенность.
При легком течении заболевания состояние больных удовлетворительное, стул не чаще четырех раз в сутки, в испражнениях небольшая примесь крови, гемоглобин не ниже 110 г/л, заболевание носит рецидивирующий характер, ремиссия длится по 2—3 года.
При среднетяжелом течении отмечается стул до шести раз в сутки с примесью умеренного количества крови, выявляются субфебрилитет, тахикардия, снижение массы тела. Заболевание непрерывно рецидивирует. Гемоглобин снижается до 90 г/л, СОЭ ускоренно, отмечается умеренный лейкоцитоз.
Тяжелое течение характеризуется стулом до восьми раз в сутки со значительным количеством крови, отмечается повышение температуры, выражены тахикардия, резкое снижение массы тела, гемоглобин ниже 120 г/л, СОЭ — свыше 35 мм/ч.
Диагностика основывается на анамнезе, объективном обследовании и лабораторно-инструментальных методах. При иригоскопии отмечается укорочение и сужение толстого кишечника, обнаруживаются дефекты слизистой оболочки. При ректоскопии — отечность, диффузное покраснение, при прогрессирующем процессе — эрозии и язвы, иногда покрытые гнойным налетом. При биопсии слизистой прямой кишки обнаруживаются инфильтраты, содержащие моно- и полинуклеарные клетки, эрозии слизистой, абсцессы, крипты.
Лечение неспецифического язвенного колита
Лечение назначается в первую очередь диетическое в виде стола 4б и стола 4в, которые уменьшают воспаление, бродильные и гнилостные процессы в кишечнике, способствуют нормализации его функции. В диете — физиологически нормальное содержание белка при небольшом ограничении жира. Исключаются продукты, богатые азотистыми экстрактивными веществами, пуринами, щавелевой кислотой, эфирными маслами, продуктами окисления жиров, возникающих при жарении. Блюда готовятся отварные, реже — тушеные. Протирают жилистое мясо и богатые клетчаткой овощи, муку и овощи не пассируют. Исключаются очень холодные блюда. Следует избегать молока и молочных продуктов, так как у детей возникает приобретенная лактозная недостаточность. Из фруктов предпочтение отдается бананам, дыням, тыкве, яблокам, желе из айвы и другим фруктам, содержащим пектины.
Стол 4б назначается в стадии затухания при хроническом процессе. Основная цель диеты — обеспечить питание при нарушении физиологической функции кишечника, снизить воспалительные явления, исключить процессы брожения и гниения, обеспечить умеренное химическое и механическое щажение. Все блюда готовятся в протертом, вареном или запеченном виде без грубой корки.
Стол 4в назначается при хронических процессах в период ремиссии. Основная цель — обеспечить питание при нарушении физиологической функции кишечника, способствовать восстановлению и стабилизации функции кишечника. Вся пища готовится в измельченном виде, овощи — непротертые, отварную рыбу и мясо можно подавать кусками. Диета назначается на 2—4 недели с переходом на рациональное питание.
Из медикаментов предпочтение отдается сульфасалазину в течение 20—30 дней, после чего назначается поддерживающий курс лечения в течение месяца до нормализации данных биопсии.
Антибиотики и сульфаниламидные препараты назначаются для подавления жизнедеятельности вторичной микрофлоры. Из симптоматических средств назначаются спазмолитики, М-холинолитики.
Лечение дисбактериоза.
Важным является благоприятный психоэмоциональный климат и поддержание психотерапевтического воздействия окружающих. При отсутствии эффекта от консервативного лечения показано хирургическое вмешательство.
Прогноз для детей младшего возраста благоприятнее, чем для юношеского. Он зависит от своевременной постановки диагноза, применения комплексного лечения.
Синдром раздражения толстой кишки
У многих здоровых грудных детей в первые шесть месяцев жизни после каждого кормления наступает дефекация. Такой позыв вскоре после начала кормления или после его окончания наблюдается и у более старших детей.
Считается, что имеют значение наследственный фактор, а также психосоматические нарушения, которые приводят к повышению тонуса парасимпатического нерваи к повышению перистальтики толстого кишечника.
В большинстве случаев дети заболевают в возрасте от 6 до 18 месяцев жизни. В этих случаях стул наблюдается от 3 до 6 раз в день, преимущественно в утренние часы. Первое испражнение обильное, частично оформленное, последующие — в малом объеме, водянистые или кашицеобразные, содержат слизь, непереваренную пищу, кровь. Дети страдают от вздутия живота и колик. Аппетит у детей не страдает, масса тела нормальная или превышает возрастные нормы. Применение диеты не оказывает влияния на клинические симптомы. При инфекциях верхних дыхательных путей и смене зубов возможны рецидивы. Отмечается повышение количества аммиака, связанное с преобладанием гнилостных процессов.
Диагноз ставится на основании анамнестических данных, объективного обследования, физического развития, динамики частоты стула и изменения характера испражнений.
Наиболее эффективными лечебным мероприятием является перевод ребенка на свободный режим питания. Из пищи исключаются холодные напитки и блюда, грубая клетчатка, кислые фрукты и другие, которые возбуждают гастроцекальноректальный рефлюкс, усиливающий перистальтику кишечника, в результате чего наступает его преждевременное освобождение.
Из медикаментозных препаратов назначаются средства, успокаивающие перистальтику.
Хронический спастический колит
Хронический спастический колит у детей рассматривается как функциональное заболевание кишечника.
Причиной возникновения колита может являться недостаточное питание, не содержащее объемистой, богатой шлаками пищи, а также подавление позыва к дефекации.
Отмечается задержка дефекации. Характерны испражнения в виде овечьего кала, опорожнение кишечника происходит в несколько приемов. Иногда с калом выделяется слизь. У детей отмечаются повышенная утомляемость, бессонница.
Рентгенологически отмечается задержка контрастной массы в толстом кишечнике.
Лечение хронического спастического колита.
Назначается правильный пищевой режим в соответствии с возрастом ребенка. Назначается богатая грубыми волокнами пища: черный хлеб, крупы, овощи. Вырабатываются навыки опорожнения кишечника в определенное время. Устраняются воспалительные процессы слизистой оболочки кишечника, такие как трещины прямой кишки. Клизма и слабительные средства применяются при длительном отсутствии самостоятельного стула.
Ангина у ребенка. Лечение ангины у детей
20.12.12 | Раздел: Заболевания детей
 Ангина - это инфекционное заболевание, при котором воспалительным изменениям подвергаются небные миндалины. Есть еще одно название у ангины - тонзиллит острый. Ангина - очень тяжелое заболевание всего организма, и чревата она серьезными осложнениями со стороны почек, сердца и суставов.
Причины заболевания ангиной
Возбудителем ангины у детей является стрептококк, реже - стафилококк или другие патогенные микробы. Инфекция проникает в полость рта с недоброкачественными продуктами, с воздухом, когда ребенок дышит ртом. Источником инфекции могут быть воспаленные придаточные пазухи носа, аденоидит, кариозные зубы. Ангина может возникнуть из-за плохого питания ребенка, плохих условий жизни, ослабленного организма вследствие частых простуд, от переохлаждения, усталости.
Существует несколько видов ангин: катаральная, лакунарная, фолликулярная. Катаральная ангина самая не опасная. При ней воспаление охватывает только слизистую оболочку миндалины. При лакунарной ангине характерно более глубокое распространение воспалительного процесса - на лакуны, представляющие собой особые углубления в миндалинах. Фолликулярная ангина протекает тяжело, потому что воспалительные явления при ней отмечаются глубоко в паренхиме миндалин. При любой ангине – боль в горле и она усиливается при глотании. Быстро появляются симптомы общей интоксикации: головная боль, общая слабость, разбитость, иногда – тошнота, рвота. Поднимается высокая температура до 39-40?С. При осмотре горла можно обнаружить увеличенные, разрыхленные, покрасневшие небные миндалины. На слизистой оболочке миндалин, в лакунах - налеты. Эти налеты можно снять ватным тампоном или шпателем, слизистая оболочка под ними не кровоточит. Лимфатические узлы, расположенные поблизости( регионарные), подчелюстные, шейные и другие - увеличены, при ощупывании болезненны. У ребенка ангинозный голос. Изменяются анализы крови и мочи. Возможны осложнения при ангине: паратонзиллярный абсцесс, ревматизм, миокардит, нефрит.
Лечение ангины у детей
Нельзя самим даже пытаться вылечить ангину у ребенка. Если вы заподозрили, что у вашего ребенка ангина, надо немедленно вызвать врача. Врач назначит сульфаниламидные препараты, при тяжелом течении болезни - антибиотики. При ангине важен постельный режим, свежий воздух в помещении, богатое витаминами питание; блюда давать ребенку только жидкие или полужидкие, в теплом виде. Нельзя давать ребенку ничего сухого, твердого, острого, горячего, холодного. Очень полезно обильное теплое питье. При ангине проводится симптоматическое лечение - даются жаропонижающие средства, если нужно, обезболивающие. Необходимо принимать витамины, особенно, аскорбиновая кислота, витамин А, витамины группы В и другие. Надо делать ингаляции, полоскания растворами пищевой соды ( одна столовая ложка на стакан воды), фурациллина (1:5 000), морской соли ( 1-2 чайные ложки на стакан воды), раствором перекиси водорода ( 1 ст. ложка на стакан воды) и другие. Полоскать горло надо как можно чаще, по 15-20 полосканий в день, лучше чередовать различные средства для полосканий. Миндалины надо орошать интерфероном, 0,05%-ным раствором левамизола. Хорошо помогают таблетки для рассасывания: фарингосепт, фалиминт. При ангине у ребенка не рекомендуется делать согревающие компрессы на область проекций небных миндалин. При ангинах можно делать согревающие компрессы ( полуспиртовые, масляные, водочные) на увеличенные и болезненные шейные лимфатические узлы. Также рекомендуется частое полоскание горла разными растворами, теплое питье.
Ангина очень заразная болезнь. Поэтому ребенок, заболевший ангиной, должен быть изолирован от других детей. У него должна быть отдельная посуда, грязную посуду надо тщательно мыть со щеткой и моющим средством, а потом стерилизуется кипячением.
Ускорить выздоровление ребенка и избежать осложнений помогут следующие рекомендации:
Несколько раз в день пить чай с лимоном, с малиной, с плодами ежевики;
Использовать спиртовой раствор прополиса: небольшой кусочек твердого прополиса измельчить с помощью ножа, поместить в емкость и залить 40-50 граммами этилового спирта, настоять не менее суток при периодическом встряхивании, прополис экстрагируется в спирт, а воск осядет на дно. Через сутки спиртовой раствор прополиса с осадка слить. Хранить в прохладном месте можно бесконечно долго. Использование раствора: в полстакана теплой воды добавить 5-6 капель спиртового раствора прополиса, этим водно- спиртовым раствором прополиса надо полоскать горло при ангинах несколько раз в день. Чередовать с другими средствами;
При ангинах можно несколько раз в день жевать по небольшому ( не более горошины) кусочку прополиса, лучше жевать темный прополис.
Старшему ребенку при ангине давать держать во рту кружок лимона вместе с цедрой- два-три раза в день по нескольку минут, сок не глотать. Набежавшей слюной можно прополаскивать горло;
Полоскать горло водой с медом. Приготовление средства: на полстакана теплой воды одну чайную ложку меда, размешать. Полоскать несколько раз в день, не проглатывая;
Полоскать горло соком свежей свеклы. Приготовление сока: достаточное количество свежей свеклы надо измельчить на терке, потом отжать сок, использовать теплым. Старшему ребенку можно добавить на стакан свекольного сока одну ч.л. столового уксуса( не эссенцию); маленькому ребенку в сок для полосканий можно добавить чайную ложку меда, при полоскании сок не проглатывать;
Полоскать горло отваром луковой шелухи; приготовление отвара: 1 ч.л. измельченной шелухи лука залить стаканом воды и кипятить на слабом огне 5-6 минут, потом настаивать, укутав, несколько часов, процедить; полоскать горло несколько раз в день;
Полоскать горло соком каланхоэ. Приготовление средства: достаточное количество листьев пропустить через мясорубку, отжать сок, смешать его пополам с теплой водой Полоскать горло несколько раз в день;
Использовать следующий сбор: листья подорожника большого, цветки календулы лекарственной, трава полыни горькой - все в равных количествах Приготовление отвара: 1 ст. л. Сухой измельченной смеси залить стаканом воды и кипятить на слабом огне около 15 минут, остудить, процедить Полоскать горло 5-6 раз в день;
Принимать сироп из листьев алоэ древовидного. Приготовление сиропа: посуду до половины заполнить мелко порезанными листьями алоэ ( предварительно хорошо промытыми холодной водой) и насыпать доверху сахарного песка, горлышко посуды завязать марлей и настаивать в прохладном месте трое суток, процедить ( что останется отжать); принимать сироп ребенку по одной чайной ложке три раза в день до еды. Давать сироп до полного выздоровления ребенка;
Пить настой плодов шиповника; приготовление настоя: 1 ст.л. сухих измельченных плодов залить стаканом крутого кипятка и настаивать под крышкой около часа, процедить. Пить в теплом виде по половине-одному стакану 2-3 раза вдень;
Принимать свежий сок репчатого лука; приготовление сока: достаточное количество репчатого лука стереть в кашицу, отжать сок с помощью марли; старшему ребенку пить при ангине по половине- одной чайной ложке свежего сока 3-4 раза в день;
Пить настой травы зверобоя продырявленного. Приготовление настоя: 1ч.л. сухих цветков и листьев зверобоя залить стаканом крутого кипятка и настаивать, хорошо укутав, 15-20 минут, процедить. Пить по половине-одному стакану в теплом виде 2-3 раза в день;
Пить настой почек сосны обыкновенной; приготовление настоя: 1ст.л. почек сосны залить стаканом крутого кипятка и, хорошо укутав, настаивать до получаса, процедить. Принимать по полстакана 2-3 раза в день;
Несколько раз в день пить слегка подогретый сок клюквы болотной;
Несколько раз в день вдыхать носом и ртом испарения со свежеприготовленной кашицы лука или чеснока;
Принимать кашицу из тертых яблок, тертого лука репчатого и меда; приготовление средства: все ингредиенты взять в равном количестве, смешать; принимать в теплом виде по 1-2ч.л. ложки 2-3 раза в день.
Ангина - это инфекционное заболевание, при котором воспалительным изменениям подвергаются небные миндалины. Есть еще одно название у ангины - тонзиллит острый. Ангина - очень тяжелое заболевание всего организма, и чревата она серьезными осложнениями со стороны почек, сердца и суставов.
Причины заболевания ангиной
Возбудителем ангины у детей является стрептококк, реже - стафилококк или другие патогенные микробы. Инфекция проникает в полость рта с недоброкачественными продуктами, с воздухом, когда ребенок дышит ртом. Источником инфекции могут быть воспаленные придаточные пазухи носа, аденоидит, кариозные зубы. Ангина может возникнуть из-за плохого питания ребенка, плохих условий жизни, ослабленного организма вследствие частых простуд, от переохлаждения, усталости.
Существует несколько видов ангин: катаральная, лакунарная, фолликулярная. Катаральная ангина самая не опасная. При ней воспаление охватывает только слизистую оболочку миндалины. При лакунарной ангине характерно более глубокое распространение воспалительного процесса - на лакуны, представляющие собой особые углубления в миндалинах. Фолликулярная ангина протекает тяжело, потому что воспалительные явления при ней отмечаются глубоко в паренхиме миндалин. При любой ангине – боль в горле и она усиливается при глотании. Быстро появляются симптомы общей интоксикации: головная боль, общая слабость, разбитость, иногда – тошнота, рвота. Поднимается высокая температура до 39-40?С. При осмотре горла можно обнаружить увеличенные, разрыхленные, покрасневшие небные миндалины. На слизистой оболочке миндалин, в лакунах - налеты. Эти налеты можно снять ватным тампоном или шпателем, слизистая оболочка под ними не кровоточит. Лимфатические узлы, расположенные поблизости( регионарные), подчелюстные, шейные и другие - увеличены, при ощупывании болезненны. У ребенка ангинозный голос. Изменяются анализы крови и мочи. Возможны осложнения при ангине: паратонзиллярный абсцесс, ревматизм, миокардит, нефрит.
Лечение ангины у детей
Нельзя самим даже пытаться вылечить ангину у ребенка. Если вы заподозрили, что у вашего ребенка ангина, надо немедленно вызвать врача. Врач назначит сульфаниламидные препараты, при тяжелом течении болезни - антибиотики. При ангине важен постельный режим, свежий воздух в помещении, богатое витаминами питание; блюда давать ребенку только жидкие или полужидкие, в теплом виде. Нельзя давать ребенку ничего сухого, твердого, острого, горячего, холодного. Очень полезно обильное теплое питье. При ангине проводится симптоматическое лечение - даются жаропонижающие средства, если нужно, обезболивающие. Необходимо принимать витамины, особенно, аскорбиновая кислота, витамин А, витамины группы В и другие. Надо делать ингаляции, полоскания растворами пищевой соды ( одна столовая ложка на стакан воды), фурациллина (1:5 000), морской соли ( 1-2 чайные ложки на стакан воды), раствором перекиси водорода ( 1 ст. ложка на стакан воды) и другие. Полоскать горло надо как можно чаще, по 15-20 полосканий в день, лучше чередовать различные средства для полосканий. Миндалины надо орошать интерфероном, 0,05%-ным раствором левамизола. Хорошо помогают таблетки для рассасывания: фарингосепт, фалиминт. При ангине у ребенка не рекомендуется делать согревающие компрессы на область проекций небных миндалин. При ангинах можно делать согревающие компрессы ( полуспиртовые, масляные, водочные) на увеличенные и болезненные шейные лимфатические узлы. Также рекомендуется частое полоскание горла разными растворами, теплое питье.
Ангина очень заразная болезнь. Поэтому ребенок, заболевший ангиной, должен быть изолирован от других детей. У него должна быть отдельная посуда, грязную посуду надо тщательно мыть со щеткой и моющим средством, а потом стерилизуется кипячением.
Ускорить выздоровление ребенка и избежать осложнений помогут следующие рекомендации:
Несколько раз в день пить чай с лимоном, с малиной, с плодами ежевики;
Использовать спиртовой раствор прополиса: небольшой кусочек твердого прополиса измельчить с помощью ножа, поместить в емкость и залить 40-50 граммами этилового спирта, настоять не менее суток при периодическом встряхивании, прополис экстрагируется в спирт, а воск осядет на дно. Через сутки спиртовой раствор прополиса с осадка слить. Хранить в прохладном месте можно бесконечно долго. Использование раствора: в полстакана теплой воды добавить 5-6 капель спиртового раствора прополиса, этим водно- спиртовым раствором прополиса надо полоскать горло при ангинах несколько раз в день. Чередовать с другими средствами;
При ангинах можно несколько раз в день жевать по небольшому ( не более горошины) кусочку прополиса, лучше жевать темный прополис.
Старшему ребенку при ангине давать держать во рту кружок лимона вместе с цедрой- два-три раза в день по нескольку минут, сок не глотать. Набежавшей слюной можно прополаскивать горло;
Полоскать горло водой с медом. Приготовление средства: на полстакана теплой воды одну чайную ложку меда, размешать. Полоскать несколько раз в день, не проглатывая;
Полоскать горло соком свежей свеклы. Приготовление сока: достаточное количество свежей свеклы надо измельчить на терке, потом отжать сок, использовать теплым. Старшему ребенку можно добавить на стакан свекольного сока одну ч.л. столового уксуса( не эссенцию); маленькому ребенку в сок для полосканий можно добавить чайную ложку меда, при полоскании сок не проглатывать;
Полоскать горло отваром луковой шелухи; приготовление отвара: 1 ч.л. измельченной шелухи лука залить стаканом воды и кипятить на слабом огне 5-6 минут, потом настаивать, укутав, несколько часов, процедить; полоскать горло несколько раз в день;
Полоскать горло соком каланхоэ. Приготовление средства: достаточное количество листьев пропустить через мясорубку, отжать сок, смешать его пополам с теплой водой Полоскать горло несколько раз в день;
Использовать следующий сбор: листья подорожника большого, цветки календулы лекарственной, трава полыни горькой - все в равных количествах Приготовление отвара: 1 ст. л. Сухой измельченной смеси залить стаканом воды и кипятить на слабом огне около 15 минут, остудить, процедить Полоскать горло 5-6 раз в день;
Принимать сироп из листьев алоэ древовидного. Приготовление сиропа: посуду до половины заполнить мелко порезанными листьями алоэ ( предварительно хорошо промытыми холодной водой) и насыпать доверху сахарного песка, горлышко посуды завязать марлей и настаивать в прохладном месте трое суток, процедить ( что останется отжать); принимать сироп ребенку по одной чайной ложке три раза в день до еды. Давать сироп до полного выздоровления ребенка;
Пить настой плодов шиповника; приготовление настоя: 1 ст.л. сухих измельченных плодов залить стаканом крутого кипятка и настаивать под крышкой около часа, процедить. Пить в теплом виде по половине-одному стакану 2-3 раза вдень;
Принимать свежий сок репчатого лука; приготовление сока: достаточное количество репчатого лука стереть в кашицу, отжать сок с помощью марли; старшему ребенку пить при ангине по половине- одной чайной ложке свежего сока 3-4 раза в день;
Пить настой травы зверобоя продырявленного. Приготовление настоя: 1ч.л. сухих цветков и листьев зверобоя залить стаканом крутого кипятка и настаивать, хорошо укутав, 15-20 минут, процедить. Пить по половине-одному стакану в теплом виде 2-3 раза в день;
Пить настой почек сосны обыкновенной; приготовление настоя: 1ст.л. почек сосны залить стаканом крутого кипятка и, хорошо укутав, настаивать до получаса, процедить. Принимать по полстакана 2-3 раза в день;
Несколько раз в день пить слегка подогретый сок клюквы болотной;
Несколько раз в день вдыхать носом и ртом испарения со свежеприготовленной кашицы лука или чеснока;
Принимать кашицу из тертых яблок, тертого лука репчатого и меда; приготовление средства: все ингредиенты взять в равном количестве, смешать; принимать в теплом виде по 1-2ч.л. ложки 2-3 раза в день.Пульпит у детей
16.12.12 | Раздел: Заболевания детей
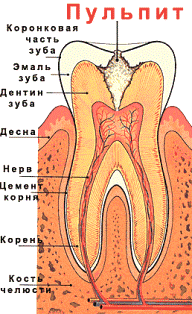 Воспаление пульпы, или пульпит, представляет собой результат осложнения нелеченого кариеса. Кроме того, у детей причиной пульпита часто является травматическое повреждение зубов, особенно при их переломах. Довольно частое явление у детей — травма фронтальных зубов. Острый пульнит.
Ребенок жалуется на острую приступообразную боль, возникшую без видимой причины, и точно указывает больной зуб. Боли особенно мучительны вечером и ночью. Кроме того, они появляются вследствие приема горячей и холодной пищи, от сладкого, при вдыхании холодного воздуха.
Xронический пульпит. Боли у ребенка возникают от сладкого, соленого, кислого, при резкой смене температуры принимаемой пищи, от холодного воздуха. Иногда боль появляется при разжевывании пищи, при накусывании на зуб.
Воспаление пульпы, или пульпит, представляет собой результат осложнения нелеченого кариеса. Кроме того, у детей причиной пульпита часто является травматическое повреждение зубов, особенно при их переломах. Довольно частое явление у детей — травма фронтальных зубов. Острый пульнит.
Ребенок жалуется на острую приступообразную боль, возникшую без видимой причины, и точно указывает больной зуб. Боли особенно мучительны вечером и ночью. Кроме того, они появляются вследствие приема горячей и холодной пищи, от сладкого, при вдыхании холодного воздуха.
Xронический пульпит. Боли у ребенка возникают от сладкого, соленого, кислого, при резкой смене температуры принимаемой пищи, от холодного воздуха. Иногда боль появляется при разжевывании пищи, при накусывании на зуб.Острый живот у детей
05.06.13
Это клинический синдром, развивающийся вследствие повреждения или острого заболевания органов брюшной полости и забрюшинного пространства, требующий
Закаливание ребенка
29.05.13
Лето является самым лучшим временем для того, чтобы начать закаливать ребенка. Ведь так приятно, когда ветерок ласкает кожу и ласково греет солнце. В
Сегодня для того, чтобы полакомиться кислородным коктейлем не обязательно идти в кафе или больницу. Все стало гораздо проще. Теперь приготовить
Тонзиллит — это воспаление миндалин (гланд). Основная функция миндалин — защитная: они вырабатывают иммунные и биологически активные вещества,
Сердечно-сосудистые заболевания — наиболее распространенные в настоящее время. Как свидетельствуют наблюдения врачей, многие болезни сердца и сосудов
Другой важной причиной, вызывающей непроходимость кишечника у детей, является спаечная болезнь. Сущность ее заключается в том, что между петлями
Возможность «заглянуть в себя» стала делом доступным – компьютерную диагностику предлагают чуть ли не на каждом углу Стоимость услуги колеблется от
Течение беременности зависит от многих факторов, поэтому очень важно знать, какие аспекты жизни будущей маме необходимо скорректировать с учетом ее
Восковая депиляция считается одним из самых доступных и долгосрочных средств удаления нежелательных волос. Однако для гарантии получения желательного
Как с помощью упражнений сделать плоским и красивым живот после родов. Вернувшись из роддома домой, новоиспеченная мамочка с головой окунается в
Как же правильно разгрузить организм после потребления тяжелой для желудка пищи - шашлыков. Для большинства из нас майские праздники - все равно что
Макияж под очки
07.01.13
Времена, когда тебя дразнили "очкариком", далеко в прошлом. Большинство твоих знакомых парней наверняка подтвердят, что девушка в очках выглядит














